Преклонный возраст – это прекрасная пора жизни человека. Однако сопряжена с множественными недугами, недомоганиями и другими проблемами со здоровьем. Часть из них можно избежать, ведя правильный образ жизни, часть можно предупредить, некоторые можно вылечить, а четвертые лишь корректировать с помощью медикаментов.
Сегодняшняя статья будет посвящена проблеме высокого давления и низкого пульса у пожилого человека. Мы рассмотрим сопутствующие симптомы недомогания, как оказать первую помощь, да и вообще, что делать при появлении такого явления.
Какие показатели считаются нормой
Перед началом лечения высокого кровяного давления (АД) и низкой частоты сердечных сокращений полезно ознакомиться с вашим нормальным сердечным ритмом. Большинство экспертов считают, что нормальная частота сердечных сокращений составляет 65-85 ударов в минуту.
Это частота сердечных сокращений, которая встречается у многих взрослых. Чтобы убедиться, что с вашим сердцебиением нет проблем, обратите внимание на временные интервалы между ударами.
Если при этом бьется сердце, значит, с частотой пульса у человека нет проблем. Слишком частое сердцебиение или длинные интервалы между ударами указывают на развитие аритмий.
На величину нормального артериального давления влияют различные факторы, среди которых наиболее важными являются пол и возраст. Учащенное сердцебиение считается нормальным для младенцев в первые несколько месяцев их жизни. В этом случае частота сердечных сокращений достигает 135 ударов в минуту. В течение года эта величина снижается до ста ударов, а через три года — до 95.
К пубертатному периоду частота сердечных сокращений у взрослых снижается до нормы. Эти изменения связаны с тем, что в детстве и подростковом возрасте сердце усиленно работает, чтобы насытить организм кровью. В возрасте 35-40 лет частота сердечных сокращений постепенно увеличивается до 80 ударов в минуту. У пожилых людей в возрасте примерно 60-70 лет этот показатель увеличивается до 90 ударов сердца.
Симптомы, требующие обращения к врачу или вызова скорой медицинской помощи
Перечень опасных для жизни и здоровья симптомов довольно широк. Необходимо обращаться к врачу в любой непонятной ситуации, стесняться этого не нужно. Ложные установки могут стоить слишком дорого.
Среди проявлений, которые должны насторожить, можно выделить:
- Головную боль любой локализации и степени интенсивности. Это опасное проявление. Указывает на нарушение тонуса сосудов и кровообращения.
- Головокружение. Тем более регулярного характера. Связанное с приступом брадикардии и артериальной гипертензии.
- Нарушения сознания. Спутанность, невозможность нормального мышления. Носит опасный характер, поскольку указывает на острое нарушение мозгового кровообращения.
- Боли в груди. Отдают в спину и руки.
- Одышка, нарушения дыхания.
- Чувство беспричинного страха, паническая атака.
- Пульс менее 50 ударов в минуту, слабость, сонливость, разбитость и существенное снижение работоспособности даже в утреннее время.
Это лишь малая часть проявлений. Возможны и иные. Во всех сомнительных случаях нужно обращаться к врачу. Это аксиома, которую необходимо запомнить.
Отклонение от нормы
Частота сердечных сокращений каждого человека должна быть в пределах нормы. Однако иногда колебания частоты пульса превышают установленные пределы, что приводит к ухудшению здоровья. Эта проблема возникает по разным причинам. Среди них есть патологические и физиологические.
Последние считаются самыми безопасными, так как в этом случае пульс нормализуется через полчаса. Наиболее опасны патологические факторы, вызывающие нарушения сердечного ритма, ведь они связаны с различными заболеваниями.
Физиологические и патологические факторы приводят к следующим нарушениям сердечного сокращения:
- Учащение пульса. Увеличение частоты пульса до ста ударов приводит к развитию тахикардии. Эта патология появляется в результате инфекционных заболеваний и аномалий строения сердца. В редких случаях при опухоли развивается тахикардия. При учащенном сердцебиении лучше обратиться к врачу, чтобы выяснить точную причину проблемы.
- Низкая частота пульса. Частота сердечных сокращений менее 60 ударов в минуту называется брадикардией и может быть патологической или функциональной. Патологический приводит к постоянному снижению ЧСС, а из-за функционального ЧСС падает только к вечеру.
Опасно ли подобное состояние и чем конкретно?
Брадикардия (с пульсом менее 50 ударов в минуту) несет несколько меньшую опасность, чем тахикардия, даже не фоне повышенного артериального давления (в пределах 140-160 мм рт. ст.). Возможных последствий отмечают четыре.
Остановка сердца
Встречается сравнительно редко при брадикардии. Обычно связано с нарушением проводимости миокарда или изменениях в синусовом узле. Без реанимационных мероприятий челочек погибает. Помощь нужно оказывать срочно.
Сердечная недостаточность
Сопряжена с изменение характера деятельности органа. Возникает недостаточная трофика тканей и, как итог, невозможность адекватного обеспечения организма питательными веществами и кислородом.
Гипоксия и атрофия анатомических структур влечет массу симптомов. В том числе страдает и миокард. В отсутствии лечения следующим шагом в развитии патологии становится инфаркт.
Инфаркт
Неотложное кардиологическое состояние. Связано с острым нарушением питания в сердечной мышце и отмиранием тканей.
В восстановительный период разрушенные ткани замещаются рубцовыми (постинфарктный кардиосклероз), изменяется характер сердечной деятельности. Последствия остаются с человеком на всю жизнь.
Синдром Морганьи-Адамса-Стокса
Резкое нарушение сердечного выброса в результате снижения частоты сердцебиения. Сопровождается острой ишемией мозгового кровообращения. Одно из наиболее грозных осложнений брадикардии. Требует кардиохирургической операции. Подробнее о синдроме МАС читайте здесь.
Кроме того, состояние сопровождается неприятными проявлениями, вроде снижения работоспособности, постоянной сонливостью, болями за грудиной, головокружениями и т.д. Таким образом, если давление высокое, а пульс низкий, это риск. Необходимо лечение.
Факторы, влияющие на давление
Причины, по которым у людей низкая частота сердечных сокращений, включают проблемы с уровнем артериального давления. Поэтому важно понимать основные факторы, влияющие на артериальное давление человека.
Лишний вес
У некоторых людей высокое кровяное давление развивается из-за неправильного питания и ожирения. Избыточный вес увеличивает нагрузку на организм, что приводит к проблемам с работой сосудов сердца и других органов, отвечающих за кровообращение. Чтобы устранить гипертонию, вызванную ожирением, вам нужно будет изменить свой рацион и избавиться от лишнего веса.
Спиртные напитки
Злоупотребление алкоголем отрицательно сказывается на артериальном давлении и провоцирует развитие сердечных патологий. Он также нарушает работу нервной системы, что ухудшает кровообращение. Чтобы свести к минимуму риск сердечного приступа и других опасных патологий, следует ограничиться 50 миллилитрами в день или полностью отказаться от спиртных напитков.
Стрессовые ситуации
Регулярная депрессия вместе со стрессом увеличивает вероятность развития высокого кровяного давления. Поэтому во избежание данной патологии рекомендуется избегать стрессовых ситуаций.
Гиподинамия
Гиподинамия также является одним из факторов, влияющих на артериальное давление. Эта патология снижает напряжение мышц и приводит к ослаблению организма. Гиподинамия также вызывает увеличение веса и ожирение, что также приводит к повышению артериального давления.
Перечень необходимых обследований при брадикардии на фоне гипертензии
Обследуют и сердце, и сосуды. Факторов развития процессов может быть много. В первую очередь стоит обратиться к кардиологу.
При необходимости он направит пациента к неврологу или эндокринологу. Сложность и длительность обследования зависит от характера болезни и запутанности ситуации.
В целом, перечень исследований выглядит так:
- Первичная консультация, беседа со сбором характерных жалоб и анамнестических данных. Играет большую роль, это первый шаг в выявлении первопричины состояния.
- Исследование сердечного ритма с помощью стетоскопа или автоматического тонометра.
- Измерение уровня артериального давления. Требуется во всех случаях.
- Суточное мониторирование с помощью автоматического холтеровского монитора.
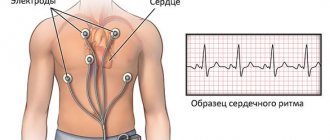
- Электрокардиография с исследованием характера сердечного ритма и его частоты.
- Исследование проводимости миокарда с помощью введения специального датчика. Инвазивная, но информативная процедура.
- Оценка концентрации гормонов гипофиза, надпочечников и щитовидки.
- Исследование неврологического статуса.
Необходим полный список мероприятий. На усмотрение врача перечень может изменяться.
Симптомы низкого пульса и высокого давления
Редкое сердцебиение и высокое кровяное давление чаще всего вызваны гипертонией, от которой страдает почти половина всех людей старше 30 лет. Основными симптомами повышенного артериального давления являются одышка, тошнота с рвотой, звон в ушах, головокружение и чувство стеснения в голове. Однако если патология сопровождается малым пульсом и брадикардией, к вышеперечисленным добавляются следующие симптомы:
- слабое и затрудненное дыхание;
- Общая слабость;
- покалывание в левой части груди;
- обморок;
- повышенное потоотделение;
- боль в животе.
Пониженный пульс при повышенном артериальном давлении не пройдет сам по себе, а без лечения может привести к серьезным осложнениям. После появления вышеперечисленных симптомов патологии приток крови к органам ухудшится и начнет развиваться кислородное голодание. Поэтому при появлении признаков патологии следует немедленно обратиться к врачу, чтобы он назначил эффективное медикаментозное лечение.
Сопутствующие симптомы
Помимо одышки при высоком давлении, низком пульсе головокружение становится одним из сопутствующих симптомов. Кроме того, в подобном состоянии могут наблюдаться следующие сопутствующие симптомы:
- головная боль в области затылка и висков;
- тошнота или рвота;
- боль и тяжесть в области сердца;
- мышечная дрожь;
- шум в ушах;
- общая слабость, вялость;
- судороги;
- обморок;
- потливость;
- ощущение того, что сердцебиение замирает.
Прежде, чем отвечать на вопрос: «Высокое давление, низкий пульс: что делать?» стоит разобраться с причинами, которые привели человека к данному состоянию.
Особенности и причины данного состояния
Прежде чем приступать к терапии медленного сердцебиения при высоком кровяном давлении, вы должны понять причины этой проблемы. Причины низкой частоты сердечных сокращений и высокого кровяного давления могут зависеть от пола и возраста человека.
У женщин
У девочек проблемы с учащенным сердцебиением возникают из-за нарушения выработки гормонов или нарушения работы щитовидной железы. Также патология развивается в результате употребления наркотиков, среди побочных эффектов которых — проблемы с сердечным ритмом. Реже проблемы с пульсом и артериальным давлением связаны с переутомлением и хронической усталостью.
У мужчин
Среди мужчин распространены нарушения в работе сердца, сопровождающиеся ухудшением пульса и повышением артериального давления. Распространенной патологией считаются пороки сердца, приобретенные или врожденные.
Иногда проблемы с артериальным давлением возникают из-за блокады сердца. Заболевание диагностируется при ухудшении проходимости электрических импульсов в органе.
У детей
Проблемы с артериальным давлением у детей имеют множество причин, в том числе сахарный диабет, заболевание почек и психологические травмы.
Именно эмоциональные травмы и чрезмерные физические нагрузки чаще всего вызывают развитие артериальной гипертонии у детей старше 10 лет. Также патология может развиться из-за:
- повышенная выработка адреналина;
- гормональные отклонения;
- свертывание крови;
- травма.
У пожилых людей
У пожилых людей повышается артериальное давление из-за воспалительного процесса в эндокарде. Эта патология появляется в результате операции на этом органе, аллергии или ревматизма. Заболевание также может развиться при попадании в организм бактерий или вирусов.
Низкий пульс: что делать?
Брадикардия, то есть уменьшение частоты сердечных сокращений – это симптом, причиной которого могут быть как физиологические особенности организма, так и опасные патологии. Какой пульс считать нормой и как не пропустить развитие осложнений рассказала врач-кардиолог.
На вопросы ответила Нино Ревазовна Малания, врач-кардиолог 1 категории ФГБУ «НМИЦ им. акад. Е.Н. Мешалкина» Минздрава России, Член ESC (Европейского общества кардиологов) и РКО (Российского общества кардиологов).
– Брадикардия – что это за состояние?
– Сердце является автономным и самодостаточным органом, который работает без нашего участия. Сокращаться и толкать кровь по сосудам его заставляют так называемые «водители ритма» – синусовый узел и атриовентрикулярный узел, которые продуцируют электрические импульсы, под воздействием которых сердце и сокращается.
Национальный институт здоровья (National Institutes of Health (NIH)) определяет брадикардию как частоту сердечных сокращений < 60 ударов в минуту у взрослых, кроме хорошо тренированных спортсменов. Однако в популяционных исследованиях часто используется нижнее пороговое значение < 50 ударов в минуту.
При анализе четырех популяционных исследований, проведенных в Нидерландах, у взрослых в возрасте от 20 до 90 лет самый низкий второй процентиль частоты сердечных сокращений находился в диапазоне от 40 до 55 ударов в минуту в зависимости от пола и возраста.
Синусовые паузы продолжительностью 2 секунды и 3 секунды были описаны во время 24-часового амбулаторного суточного монитора ЭКГ у здоровых пожилых пациентов и бегунов на длинные дистанции соответственно. На основе имеющихся данных разработаны рекомендации1, где наличие синусовой частоты <50 ударов в минуту и / или синусовой паузы > 3 секунд можно использовать для диагностики дисфункции синусового узла. Единственной причиной для рассмотрения любого лечения дисфункции синусов узла является наличие симптомов.
– Какая симптоматика сопровождает это состояние?
– В клинической картине выделяют две основные группы симптомов: церебральные и кардиальные. Постоянные и длительно существующие брадикардии могут проявляться усталостью, повышенной утомляемостью, вялостью, апатией, снижением умственных способностей.
Наиболее ярко проявляются последствия гипоперфузии головного мозга: при острых нарушениях могут возникать внезапные головокружения, спутанность сознания, в более тяжелых случаях – пресинкопальные (или предобморочные) и синокопальные (или потеря сознании) состояния вплоть до развернутой картины приступов Моргании-Эдамса-Стокса.
Брадикардия может приводить к усугублению течения ишемической болезни сердца, артериальной гипертензии и хронической сердечной недостаточности. Клинически снижение толерантности к физическим нагрузкам с обычными в этих случая проявлениями в виде быстрой усталости и одышки.
Брадикардия может стать серьезной проблемой, так как, получается, сердце не перекачивает в организме достаточное количество богатой кислородом крови. Однако у некоторых людей брадикардия не вызывает симптомов или осложнений.
Во время глубокого сна частота пульса может упасть ниже 60 ударов в минуту, что является физиологичным. А у физически активных взрослых (и спортсменов) частота сердечных сокращений в состоянии покоя часто ниже 60 ударов в минуту, что является нормой в данном случае.
– Какие факторы могут влиять на снижение частоты сердечных сокращений?
– При сборе анамнеза у пациента необходимо уточнить частоту, время, продолжительность, сроки возникновения, факторы, провоцирующие и смягчающие симптомы, на основании которых можно заподозрить брадикардию. Важно отметить связь симптомов с лекарственными препаратами, едой, медицинским вмешательством, эмоциональным расстройством, изменением положении тела, физической нагрузкой или другими моментами (мочеиспускание, дефекация, кашель, длительное положение стоя, поворот головы) для дифференциального диагноза.
На синусовый ритм могут влиять следующие факторы, вызывающие брадикардию:
— повышенный тонус парасимпатической нервной системы; повышенное внутричерепное давление (например, при отеке мозга, опухоли, инсульте);
— склеротические изменения мышечного слоя сердца, которое затрагивает синусовый узел;
— воздействие некоторых лекарственных средств для лечения сердечно-сосудистых заболеваний (например, бета-блокаторы, антиаритмики – препараты, влияющие на частоту сердечных сокращений и др.);
— патология работы щитовидной железы (например гипотиреоз — снижение функции щитовидной железы);
— некоторые заболевания сердечно-сосудистой системы (атеросклероз коронарных сосудов, ИБС, кардиосклероз, инфаркт, эндокардит, миокардит, постинфарктные рубцы и др.);
— риски брадиаритмии после операции на сердце (после шунтировании коронарных артерии, открытые операции на клапанах сердца, транскатетерная имплантация аортального клапана, операции при врожденных пороках сердца, трансплантация сердца, после лечения РЧА по поводу нарушении ритма сердца);
— нарушение обмена минеральных веществ и электролитов, участвующих в проведении электрических импульсов в сердце (например, гипокалиемия);
— синдром обструктивного апноэ сна (остановка дыхания во время сна);
— инфекционные и воспалительные заболевания (ревматизм, системная красная волчанка);
— токсическое воздействие (например, отравление свинцом, никотином).
– В каких случаях брадикардия может быть вариантом нормы?
– Если человека на фоне брадикардии клинически ничего не беспокоит, то это может быть вариантом нормы, и отсутствие клинических симптомов может говорить, что головной мозг адаптирован к такому ритму – то есть, это своего рода «норма» для конкретного человека.
Как я уже говорила, во время глубокого сна частота пульса может упасть ниже 60 ударов в минуту, что является физиологичным. А у физически активных взрослых (и спортсменов) частота сердечных сокращений в состоянии покоя часто ниже 60 ударов в минуту, что является нормой в данном случае и расценивается как физиологическая брадикардия.
– Что должно стать поводом обращения к врачу?
– Если пульс стал < 60 в минуту в состоянии покоя без патологических воздействий на ритмоводитель сердца (прием лекарств, влияющих на ритм сердца, токсическое воздействие, заболевания сердечно-сосудистой системы), хотя до этого был 70-80, или у вас появились клинические жалобы (слабость, быстрая утомляемость, головокружения, предобморочные состояния, обмороки и т.д.) – это может свидетельствовать о серьёзных проблемах с сердцем и стоит обратится первично на консультацию к терапевту для обследования.
Что необходимо оценить врачу-терапевту? Клиническую картину пациента и анамнез; 12 канальную ЭКГ; холтеровское мониторирование; эхокардиографию. Другие дополнительные методы исследования на втором этапе обследования будут проводиться по показаниям врача-аритмолога.
– Каким может быть критическое снижение пульса, требующее неотложной помощи?
– Выраженной синусовой брадикардией считается частота сердечных сокращении <40 в минуту в состоянии покоя, которое может привести к развитию сердечной недостаточности и является жизнеугрожающим состоянием (возможно развитие аритмогенного шока, синкопальное состояние, потеря сознания). Данным пациентам показана экстренная имплантация электрокардиостимулятора в условиях рентгеноперационной.
Решение об имплантации электрокардиостимулятора принимается аритмологом после тщательного обследования пациента на основании клинических и медицинских данных.
- 2018 ACC/AHA/HRS Guideline on the Evaluation and Management of Patients With Bradycardia and Cardiac Conduction Delay: A Report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines and the Heart Rhythm Society
2. Клинические рекомендации «Брадиаритмии и нарушения проводимости» МЗ РФ 2021г
Диагностика
При появлении симптомов слабого сердцебиения и повышения артериального давления необходимо срочно обратиться к врачу. Это позволит вовремя выявить причины возникновения патологии и определить наиболее эффективные способы ее лечения.
Во время диагностики проводятся следующие тесты:
- Электрокардиография. Процедура проводится для детального изучения характеристик электрических полей, возникающих при сердцебиении. С его помощью определяются любые нарушения в работе органа.
- УЛЬТРА-СЛУХ. Эхокардиография часто используется для исследования сердца с целью выявления причин высокого кровяного давления. Такое обследование позволяет врачам более детально изучить состояние сосудов и внутренних стенок органа. Рекомендуется регулярно проходить ультразвуковые исследования, чтобы своевременно выявить сердечно-сосудистые заболевания.
- Общий анализ крови. Это довольно распространенный метод диагностики многих заболеваний. Тест измеряет количество белков, лейкоцитов и тромбоцитов в крови. Правильно проведенный анализ позволит своевременно выявить заболевание, из-за которого повысилось артериальное давление.
Как быстро нормализовать давление в домашних условиях
Существует универсальное средство, понижающее артериальное давление и учащающее сердцебиение у людей любого возраста. Препарат изготовлен из чеснока, который содержит ингредиенты для быстрого снижения артериального давления в домашних условиях.
Для приготовления чесночной настойки нужно вымыть 350 граммов овощей, очистить их и натереть на терке. 200 мл измельченного чеснока залить спиртом и настоять полторы недели. Затем настой процеживают через марлю, переливают в новую емкость и снова настаивают пять дней. Для повышения частоты пульса и снижения артериального давления настойку рекомендуется пить трижды в день за полчаса до еды. В этом случае достаточно выпить одну каплю препарата утром, две капли днем и три вечером. В течение недели дозу увеличивают до 15 капель в сутки.
Как лечить данное заболевание
С целью снижения артериального давления и нормализации пульса рекомендуется проводить лечебную терапию. Прежде чем делать что-либо для увеличения скорости сердцебиения, необходимо ознакомиться с особенностями лечения патологий.
Первая помощь
При резком ухудшении пульса необходимо в обязательном порядке оказать первую помощь, чтобы быстро устранить симптомы снижения пульса и нормализовать артериальное давление. Для этого пациента кладут на спину, а на поясницу накладывают холодный компресс. Улучшить самочувствие пациента поможет респираторная терапия. Он не только нормализует дыхание, но и успокаивает пациента. Также желательно принимать сосудорасширяющие средства для улучшения кровообращения.
Лекарственные препараты
Врачи советуют при терапии патологии использовать препараты, способные нормализовать кровообращение и сердцебиение.
К эффективным препаратам относятся:
- «Анаприлин». Препарат применяют для устранения гипертонической болезни и ее осложнений. Перед применением препарата лучше проконсультироваться с врачом, ведь «Анаприлин» подходит не всем людям с брадикардией.
- «Валосердин». Препарат применяют для устранения гипертонии на ранней стадии развития. Рекомендуется пить «Валосердин» не более недели, так как длительное употребление препарата вызывает отравление бромом и привыкание.
- «Конкор». Многие специалисты рекомендуют использовать этот препарат при сердечной недостаточности и повышенном артериальном давлении. Пить не более 10 мг препарата в сутки, так как при передозировке у людей возникают бессонница, судороги и головокружение.
Народными средствами
Лекарства не всегда помогают стабилизировать пульс и справиться с гипертонией. Вот почему некоторые люди вместо лекарств используют народные средства. К эффективным народным средствам относятся:
- Сок редьки. Для получения сока в овоще вырезают небольшое отверстие и вливают в него столовую ложку сахара и меда. Затем редис давится на полтора часа, после чего можно использовать приготовленный настой.
- Итальянские орехи. Чтобы приготовить средство из грецких орехов, смешайте 400 граммов очищенных орехов с 80 граммами сахара и 200 мл кунжутного масла. Затем налейте в него горячую воду и добавьте сок лимона. Приготовленную таким образом жидкость переливают в отдельную емкость и настаивают 12 часов.
Способы терапии
Методы лечения зависят от характера патологического процесса. Необходимо устранить первопричину брадикардии и повышенного артериального давления.
- При лекарственном происхождении отклонений сердечного ритма требуется коррекция терапевтических доз и схемы лечения.
- Гемодинамические нарушения корректируются препаратами для расширения сосудов. Конкретные наименования подбирает только специалист.
- Если причина низкого пульса при высоком давлении — синдром Морганьи-Адамса-Стокса, требуется решить вопрос о хирургическом лечении патологии с введением кардиостимулятора.
После операции оба показателя, и пульс, и давление приходят в рамки физиологической нормы.
Диета
Во время терапии рекомендуется не только провести терапевтический курс, но и правильно питаться. Необходимо придерживаться следующих рекомендаций, которые усилят результат лечения:
- переход на дробное питание небольшими порциями 5-6 раз в день;
- Ограничение употребления жареной и жирной пищи;
- Ограничение употребления соленой пищи, повышающей артериальное давление;
- Избегайте крепких и газированных напитков;
- ограничение приема жидкости до полутора литров в сутки.
Перед составлением диеты лучше всего обратиться к диетологу за помощью в выборе наиболее полезных продуктов.
Профилактические меры
Первичную профилактику следует проводить до появления признаков патологии. Профилактические меры включают:
- Физическая активность. Чтобы укрепить свою иммунную систему и улучшить свое здоровье, вам нужно быть физически активным. Не стоит перегружать организм, а в профилактике гипертонии достаточно езда на велосипеде, бега трусцой и быстрой ходьбы.
- Избегайте стресса. Психический стресс часто вызывает повышение артериального давления, поэтому с ним стоит бороться.Сюда входят дыхательные упражнения, самообучение и медитация.Отдых на природе и общение с домашними животными также помогают снизить стресс.
- Отказ от вредных привычек.Чтобы предотвратить возникновение и развитие гипертонии, следует отказаться от употребления алкоголя и курения.