Главная Статьи Как правильно измерить артериальное давление
Адаптация медицинских технологий к потребностям пациентов позволяет отслеживать значения артериального давления (АД) самостоятельно. Для этого нужно купить в аптеке механический или электронный тонометр. Зная, как правильно измерить артериальное давление, можно оценить свое состояние или оказать помощь близкому человеку. Регулярный контроль показателей АД необходим пациентам с сердечно-сосудистыми патологиями, диабетикам, людям почтенного возраста, лежачим больным.
О давлении
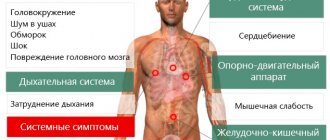
Показатели АД – это цифровая оценка силы, с которой циркулирующая кровь давит на внутреннюю стенку сосуда. Верхнее значение фиксируется в момент систолы (сокращения сердечной мышцы), нижнее – в момент диастолы (расслабления миокарда). Систолический показатель отражает силу мышечного напряжение в момент выбрасывания крови, диастолический – тонус кровеносных сосудов. Понижение, а чаще повышение АД, возникает:
- из-за физических и нервных перегрузок;
- на фоне хронических заболеваний;
- в силу возрастных изменений организма.
У здорового человека компенсаторный механизм справиться со «скачком» АД за полчаса. Людям с заболеваниями сердца и сосудов требуется медикаментозная помощь, поэтому им нужно измерять артериальное давление дважды в день. Пожилых родственников, проживающим отдельно, следует обучить навыкам самоконтроля. Если человек не может пользоваться тонометром по состоянию здоровья, можно нанять специально обученную сиделку.
Нюансы контроля АД
В быту используют два варианта тонометров – механический и электронный. Механический прибор считается более точным. Он состоит из циферблата, груши для накачивания воздуха, клапана и манжеты. Зато, электронный тонометр, оснащенный процессором, дисплеем и манжетой, удобнее в применении.
Несмотря на простоту самодиагностики, правильно измерить артериальное давления могут не все. Процедура требует соблюдения определенных условий, а оценка результатов — знаний о референсных значениях.
В предварительную подготовку входит отказ от никотина, энергетиков и кофе за час до измерения АД. Перед замером необходимо опорожнить мочевой пузырь, 5-10 минут отдохнуть.
Поле этого:
- удобно сесть, оперев спину о спинку стула (кресла), расслабить конечности;
- расположить руку так, чтобы локоть лежал на столе;
- надеть манжету прибора на 20 мм выше локтя (трубка должна находиться на вене в локтевом сгибе);
- включить тонометр;
- дождаться стабильных значений на экране (цифры не должны «прыгать»).
Правильно будет измерять артериальное давление спустя 1,5 часа после физических нагрузок, через 20-30 минут после еды. Во время снятия показаний нельзя двигаться, разговаривать, жевать. Для получения объективных результатов процедуру рекомендуется повторить, с интервалом в 3-5 минут.
При уходе за больным, прикованным к постели, его не тревожат. Мерить давление нужно в лежачем положении тела, но при этом, учитывать поправку на 5-7 мм рт. ст.
Проблема современной патогенетической интенсивной терапии внутричерепных кровоизлияний нетравматического генеза — важнейшая в клинической нейрореаниматологии, что связано с высокой распространенностью, уровнем летальности, инвалидизацией и социальной дезадаптацией перенесших геморрагический инсульт пациентов [1-3].
Изменение положения угла наклона головного конца кровати у нейрохирургических больных является общепринятым и доказанным методом коррекции повышенного внутричерепного давления (ВЧД) [2, 4, 5]. В практике интенсивной терапии используют положения от 15 до 60°, но преимущество отдается 30° [2, 5, 6]. До настоящего времени нет единого мнения о том, какое именно положение наиболее эффективно и значимо снижает ВЧД, не уменьшая при этом мозговой кровоток. Принято считать, что для большинства пациентов с церебральной патологией, независимо от этиологического фактора, предпочтительно положение 15-30°. Ранние работы, проведенные на пациентах с разнообразной патологией головного мозга, подтверждали эффективное снижение ВЧД при различных положениях головного конца в интервале от 15 до 60° [5-7]. Это положение оправдано с физиологической точки зрения, так как даже незначительное приподнимание головного конца кровати улучшает венозный и ликворный отток из полости черепа и приводит к снижению ВЧД [4, 5, 8]. Однако выбор положения угла наклона головного конца при внутричерепном кровоизлиянии после выполнения оперативного вмешательства остается обсуждаемым вопросом [6].
Цель исследования — изучение характера взаимосвязи между гемодинамическими показателями (ВЧД, церебральное перфузионное давление (ЦПД), среднее артериальное давление (АДср) при различных положениях головного конца кровати у больных с внутричерепными кровоизлияниями.
Материал и методы
В исследование были включены 36 больных (11 мужчин и 25 женщин) с внутричерепными кровоизлияниями нетравматического генеза в возрасте от 16 до 65 лет (средний — 52,9±10,5 года). При поступлении и в динамике всем пациентам выполняли мультиспиральную компьютерную томографию (МСКТ) головного мозга. Из них у 27 с помощью МСКТ-ангиографии было диагностировано субарахноидальное кровоизлияние вследствие разрыва артериальной аневризмы сосудов головного мозга, у 8 — геморрагический инсульт с формированием внутримозговой гематомы полушарной локализации. Все пациенты были прооперированы в 1-е сутки от начала заболевания. Лечение больных проводилось с учетом показателей мультимодального нейрофизиологического мониторинга ВЧД, АД, ЦПД, мозгового кровотока (МК) методом транскраниальной допплерографии (ТКДГ). Измерение ВЧД проводили паренхиматозными датчиками (Codman Microsensor «Johnson & Johnson», США). Датчик устанавливали с противоположной стороны от очага поражения (на интактной стороне). Параметры ВЧД, АДср, ЦПД регистрировали прикроватными мониторами «Philips» MP 40 и MP 60. Данные собирали через аналоговый выход на персональный компьютер и анализировали с помощью программы ICM Plus. Для измерения инвазивного АД проводили катетеризацию лучевой артерии. Датчик инвазивного АД располагали на уровне наружного слухового прохода (в проекции отверстия Монро) с целью корректного измерения ЦПД. Допплерографическое исследование проводили по стандартной методике аппаратом Sono Scape S8. При проведении теста с изменением положения головного конца кровати было выполнено три последовательных измерения, каждое длительностью по 5 мин в положениях 30-0-60°, во всех случаях исходное ВЧД не превышало 25 мм рт.ст. Исследование начинали в стандартном положении больного, когда угол наклона составлял 30°. В дальнейшем, следуя алгоритму исследования, пациенту придавали горизонтальное положение с последующим поднятием головного конца до 60°. После стабилизации состояния в каждой точке в течение 5 мин проводили регистрацию параметров среднего ВЧД, АД, ЦПД. Исследование осуществляли на 1, 2, 3 и 5-е сутки после оперативного вмешательства. Критерием включения в исследование являлась выживаемость прооперированных пациентов сроком не менее 1 нед от начала заболевания.
Cтатистическую обработку полученных данных проводили с использованием пакета программ Statistica 6.0 в соответствии с основными задачами исследования. Проводили проверку нормальности распределения переменных методом Шапиро-Уилкса. Для анализа использовали параметрические и непараметрические методы статистики. Данные представлены в виде медиан и квартилей.
Результаты и обсуждение
Начиная с 1-х суток от начала заболевания наблюдалось постепенное нарастание цифр внутричерепного давления (табл. 1)
.
Регистрируемые значения ВЧД в стандартном положении головного конца кровати 30° резко возрастали и к 3-м суткам мониторинга достигали 27 (22-33) мм рт.ст., увеличиваясь на 22% по сравнению с исходными параметрами. Наибольшие различия пороговых значений ВЧД были зафиксированы на 5-й день после оперативного вмешательства — в среднем 27% по сравнению с 1-ми сутками (от 21,5 (19-24) до 27 (20,5-36) мм рт.ст. к 5-м суткам). При этом, согласно данным инвазивного мониторинга, средние цифры ВЧД от 1-х к 5-м суткам возрастали несущественно.
Наблюдалось резкое снижение ЦПД уже на 2-е сутки от начала заболевания. Его значения уменьшались на 18% по сравнению с исходными — от 89,5 (84-101) до 73,5 (63,5-84) мм рт.ст. Далее показатели ЦПД постепенно увеличивались, однако к 5-м суткам не достигали первоначального уровня, равняясь 83 (69,5-88,5) мм рт.ст., и в среднем становились на 7% ниже, чем на 1-е сутки.
Также на 2-е сутки наблюдалось снижение среднего артериального давления: от 105 (97-120,5) до 91 (81,5-100) мм рт.ст., что было в среднем на 13% ниже исходных показателей. В дальнейшем цифры АДср начинали постепенно возрастать, однако так и не достигали первоначального уровня, составляя 97,5 (89,5-105) мм рт.ст. на 5-е сутки. Таким образом, разница зафиксированных значений АДср между 1-ми и 5-ми сутками равнялась 7%.
При проведении последовательной смены угла наклона головного конца кровати (30-0-60°) в 1-е сутки максимальные значения ВЧД (18 (16-22) мм рт.ст.) регистрировались в горизонтальном положении (табл. 2)
.
Цифры ВЧД в горизонтальном положении были на 33% выше, чем при 30 и 60°. Существенных различий в положении 30 и 60° не наблюдалось, и в среднем значения ВЧД составляли 12 мм рт.ст.
Минимальные значения ЦПД на 1-е сутки от начала заболевания были зарегистрированы в положении 30°, однако значительно не отличались от цифр ЦПД в горизонтальном положении — 86 (78-99) и 87 (79,5-99,5) мм рт.ст. соответственно. В положении 60° ЦПД было в среднем на 5,5% выше, чем при 30° — 91 (81,5-99) мм рт.ст.
Также было отмечено, что в горизонтальном положении у больных с нетравматическими кровоизлияниями на 5% возрастает АДср, приближаясь к 103,5 (98-117,5) мм рт.ст. При этом в положении 30 и 60° различия были незначительными: 98 (90,5-111) и 101 (94,5-113,5) мм рт.ст. соответственно. Таким образом, в 1-е сутки от начала заболевания положение головного конца кровати 0° являлось наименее предпочтительным, так как в этом случае наблюдался выраженный рост значений ВЧД в сочетании с минимальной перфузией паренхимы головного мозга. Наиболее благоприятным в 1-е сутки после оперативного вмешательства следует признать положение 60°, так как именно в нем наблюдались оптимальные цифры ЦПД, значения ВЧД оставались относительно стабильными и уровень АДср повышался незначительно (в среднем на 3% по сравнению с положением 30°).
На 2-е сутки от начала заболевания наблюдалась похожая закономерность: при смене положения головного конца кровати от 30 до 0° максимальное ВЧД и критически низкое ЦПД регистрировались в горизонтальном положении: 20 (16-25) и 71,5 (60-83) мм рт.ст. соответственно. Однако в положении 60° (по сравнению с 30°) ВЧД оказывалось повышенным в среднем на 3%, а ЦПД снижалось на 5,5%. Значения АДср были максимальными в горизонтальном положении — 91,5 (83,5-105,5) мм рт.ст.; при поднятии головного конца кровати цифры АДср оставались стабильными. Таким образом, на 2-е сутки от начала заболевания предпочтение следовало отдать углу наклона головного конца кровати 30°. Именно в данном положении обеспечивалась оптимальная перфузия головного мозга и не нарастала внутричерепная гипертензия.
На 3-и сутки после оперативного вмешательства критический рост ВЧД (подъем в среднем на 7-14 мм рт.ст.) в сочетании с низкой перфузией мозга (снижение показателей на 5-7 мм рт.ст.) и высоким системным артериальным давлением (прирост на 4-8 мм рт.ст.) по-прежнему регистрировались в горизонтальном положении (см. табл. 2)
. Однако к 3-м суткам разница значений гемодинамических показателей в положении 30 и 60° исчезала. Следовательно, оба этих положения могут считаться оптимальными.
На 5-е сутки горизонтальное положение больного вновь являлось наименее предпочтительным. При этом прирост ВЧД в положении 0° становился менее существенным (6-8 мм рт.ст. в сравнении с 8-11 мм рт.ст. на 1-е сутки), однако требовался более длительный промежуток времени для восстановления значений ВЧД до первоначальных цифр. При регистрации ЦПД минимальные значения были зафиксированы в положении 60° — 77,5 (69-89,5) мм рт.ст. При этом наблюдалось значительное снижение АДср в положении 60°: от 99 (90,5-107) до 94,5 (88-102) мм рт.ст. Таким образом, изменение угла наклона головного конца кровати в сторону повышения до 60° являлось столь же нежелательным, как и нахождение больного в горизонтальном положении. Оптимальным вновь становился угол наклона 30°.
Следует отметить, что повышение уровня ВЧД в горизонтальном положении приводит к формированию допплерографического паттерна затрудненной перфузии, характеризующегося относительным снижением средней линейной скорости кровотока и повышением индексов периферического сопротивления. По мнению M. Rosner и соавт. [6], возвышенное положение головного конца эффективно может снижать ВЧД только у 1/2 пациентов с нейрохирургической патологией. В проведенном нами исследовании в 1-е сутки от начала заболевания достоверное снижение цифр ВЧД при переходе из горизонтального в положение 60° имело место у 78% пациентов. Однако к 5-м суткам эффективное уменьшение внутричерепного давления при смене угла наклона головного конца кровати в сторону его увеличения было зарегистрировано лишь у 62% больных.
Несмотря на различный этиологический фактор, у пациентов с геморрагическим инсультом с формированием внутримозговых гематом и пациентов с субарахноидальными кровоизлияниями на фоне разрыва аневризм артериальных сосудов головного мозга существенных различий в изучаемых показателях выявлено не было.
Проведенное исследование дало основание сформулировать следующие выводы.
У пациентов с нетравматическими внутричерепными кровоизлияниями максимальный прирост ВЧД наблюдался начиная с 3-х суток от начала заболевания в сочетании со сниженной церебральной перфузией. Начиная со 2-х суток после оперативного вмешательства целесообразен непрерывный мониторинг гемодинамических показателей во избежание развития неконтролируемой внутричерепной гипертензии и ишемического повреждения мозга.
В 1-е сутки от начала заболевания оптимальным следует считать угол 60°, так как именно в этом положении головного конца кровати сохранялся оптимальный мозговой кровоток и не нарастал внутричерепной гипертензионный синдром. На 2-е сутки наиболее благоприятным становился угол 30°, а к 3-м суткам различия значений гемодинамических показателей в положении 30 и 60° исчезали, и оба этих положения являлись оптимальными. На 5-е сутки после оперативного вмешательства предпочтительным вновь становился угол наклона в 30°.
Учитывая критическое нарастание внутричерепной гипертензии и значительное снижение перфузии мозга при положении головного конца кровати 0° независимо от срока пребывания пациента в отделении интенсивной терапии, следует обеспечить кратковременность и максимальную безболезненность инвазивных манипуляций, которые возможны лишь при нахождении больного в горизонтальном положении (трахеостомия, катетеризация центральных вен, смена эндотрахеальной трубки и др.).