: 21 Мар 2021 , Сердечных дел мастера , том 73, №1
Огромную роль в жизнедеятельности нашего организма играет вегетативная (автономная) нервная система, которая, как осьминог, раскинула свои «щупальца» по всему телу. Иннервируя внутренние органы, такие как сердце, кишечник, железы внутренней секреции и др., на основе обратной связи она регулирует важнейшие функции организма, от дыхания до размножения. С нарушениями работы этой системы связаны многие сердечно-сосудистые патологии. Специалисты Центра интервенционной кардиологии Сибирского федерального биомедицинского исследовательского центра им. акад. Е. Н. Мешалкина одними из первых в мире стали применять малоинвазивную технологию лечения желудочковых нарушений ритма сердца путем блокировки нервных импульсов, идущих из почек
Здоровое сердце бьется в определенном ритме отвечающем физиологическому состоянию организма. Однако заболевания сердечно-сосудистой, нервной и эндокринной систем, так же как и сильный стресс, лишний вес, злоупотребление алкоголем и курением и даже падение уровня калия в крови, могут вызвать целый спектр нарушений сердечной деятельности, от аритмии до экстрасистолии, характеризующейся внеочередными сокращениями.
Аритмии делятся на группы в зависимости от того, в каком отделе сердца возникли сбои: в предсердиях, синусово-предсердном узле («водителе» сердечного ритма) или желудочках, играющих роль нагнетающего насоса. Большая часть этих нарушений тесно связана с состоянием вегетативной нервной системы, осуществляющей регуляцию деятельности всех внутренних органов.
Желудочковые нарушения ритма сердца могут быть как врожденными, так и приобретенными. Например, они могут быть следствием структурной патологии сердца – рубца, появившегося в результате инфаркта миокарда. В любом случае они относятся к жизнеугрожающим видам аритмии и без неотложной медицинской помощи могут стать причиной внезапной смерти.
В чем суть почечной денервации?
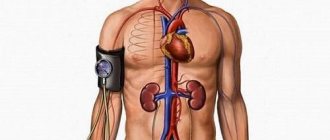
Почки играют ключевую роль в регуляции артериального давления. Медикаменты, снижающие артериальное давление, в той или иной степени воздействуют на почечные механизмы. Но в ряде случаев даже комбинация трех-четырех препаратов с различным механизмом действия не позволяют достичь нормализации артериального давления. В таких случаях говорят о рефрактерной артериальной гипертонии. Оказалось, что при рефрактерной гипертонии поддержание высокого уровня артериального давления происходит из-за избыточного выброса норадреналина – гормона, усиливающего гипертонию. Нервные клетки, производящие норадреналин, находятся в артериях, питающих кровью почки. Если активность этих клеток подавить, то артериальное давление нормализуется.
Радиочастотная аблация (денервация) почечных артерий без учета стоимости расходного инструментария — 60 000 — 120 000 руб.
Денервация почечных артерий с использованием катетера Vessix — 250 000 руб.
В стоимость входит:
манипуляция, пребывание в стационаре, перевязки, послеоперационное наблюдение лечащим врачом, медикаменты и питание
20-30 минут
(продолжительность процедуры)
1 день в стационаре
Показания
- рефрактерная артериальная гипертония, т.е. невозможность достижения целевого уровня артериального давления (АД ниже 140/90 мм рт ст), несмотря на прием трех и более гипотензивных препаратов, включая мочегонные;
- большое количество лекарственных препаратов, принимаемых пациентом с артериальной гипертензией по поводу других заболеваний;
- невозможность адекватного приема медикаментов для снижения артериальной гипертонии из-за побочных эффектов.
Противопоказания
- аллергия на йодсодержащий контрастный препарат;
- беременность;
- почечная недостаточность тяжелой степени;
- острые воспалительные заболевания.
Основные результаты
- У пациентов, которым была выполнена почечная денервация, отмечено статистически достоверное снижение дневного, ночного и 24-часового САД, по сравнению с контрольной группой (среднее различие, -6,0 мм рт. ст.)
- Индекс сглаживания был значительно выше у пациентов из группы почечной денервации (1,4±1,2), по сравнению с контрольной группой (0.9±0.6, P=0.02), в то время как не было найдено статистически значимых различий по стандартному отклонению САД, ДАД, индексу жесткости и проценту пациентов нон-дипперов.
- Число пациентов, ответивших на терапию, было значительно выше в основной группе (44,5% vs. 20,8%; P=0.01).
- Число больных с изолированной систолической гипертензией не различалось достоверно между ответившими и не ответившими на лечение (25% vs. 37%).
- В пошаговом дискриминантном анализе, изначальное среднее САД в ночное время, стандартное отклонение САД в ночное время являлось значимым предиктором ответа на лечение (P=0.005).
- Площадь под кривой (AUC) составила 0.65 (95% CI: 0.486–0.816; P=0.07) для изначального среднего САД в ночное время и 0.72 (95% CI: 0.565–0.874; P=0.005) для изначального среднего отклонения САД в ночное время.
- Для исходного среднего САД в ночное время порог в 136 мм рт. ст. являлся лучшим компромиссом между чувствительностью (75%) и специфичностью (54%) для предсказания ответа на терапию.
- Для стандартного отклонения САД в ночное время, порог в 12 мм рт. ст. являлся наилучшим компромиссом между чувствительностью (55%) и специфичностью (83%) для предсказания ответа на лечение.
Отзывы о врачах оказывающих услугу — Денервация почечных артерий
Попала в руки лучшего флеболога — Малахова Юрия Станиславовича. Все объясняет четко, по существу, всегда открыт к вопросам. После операции поддерживали связь по смс. Осталась довольной и что не мало важно-здоровой. Читать весь отзыв
Дарья Александровна Б
08.12.2021
Огромная благодарность доктору Малахову Юрию Станиславовичу за операцию РЧО,проведённую моей маме в июне 2021 года. Мама теперь не жалуется на боли в ноге, судороги и усталость ног. Много работает на садовом участке, проходит несколько километров, не уставая, хотя возраст её уже за 70. Здоровья Вам … Читать весь отзыв
Светлана Владимировна Ч
06.12.2021
Возможности терапии резистентной артериальной гипертензии
На сегодняшний день в арсенале кардиолога насчитывается около 40 антигипертензивных препаратов, однако и при использовании рациональных комбинаций далеко не всегда удается достичь целевого АД.
Даже на фоне рациональной фармакотерапии целевого АД удается достичь не более чем у 35 % больных. Точная распространенность резистентной АГ неизвестна. По данным крупных центров, ее частота может достигать 10–13 % [4, 5], и этот показатель остается высоким даже после исключения псевдорезистентной АГ, связанной с гипертонией «белого халата», ошибками при измерении АД и т.д.
Многие годы единственным способом нормализовать АД у больных с истинной резистентной АГ было назначение полифармакотерапии с одновременным использованием 4–6 и более препаратов. Однако такая тактика лечения нередко приводила к развитию серьезных побочных эффектов.
Как известно, симпатическая нервная система (СНС) является одним из основных прессорных механизмов, а ее активация — ключевым фактором развития эссенциальной АГ. Гиперактивация СНС и прогрессирующее повышение АД взаимно усиливают друг друга и участвуют в формировании порочного круга. Повышенная активность СНС больше всего затрагивает почки. При гиперактивации СНС в почках происходит вазоконстрикция, снижаются кровоток и фильтрация, усиливается секреция ренина, увеличивается реабсорбция натрия и воды. Афферентная импульсация от почек поступает сначала в боковые рога спинного мозга, а затем в сосудистый центр в центральной нервной системе, способствуя повышению АД. Она усиливается при растяжении механорецепторов, ишемии почек, под воздействием гипоксии [6].
Поиск немедикаментозных методов лечения АГ, позволяющих контролировать эффекты СНС и регулировать ее чрезмерную активность, ведется довольно давно. Манипуляции на симпатических нервах как один из видов лечебной тактики рассматривались еще до появления современной антигипертензивной фармакотерапии. Радикальные хирургические методы грудной, брюшной и тазовой симпатической денервации, а позднее — частичная симпатэктомия относительно успешно применялись для снижения АД у пациентов с так называемой злокачественной АГ в первой половине XX века. Однако эти операции были сопряжены с высокой смертностью и риском осложнений как непосредственно после вмешательства, так и отсроченных, включавших дисфункцию желудочнокишечного тракта и тазовые расстройства [7–9]. Неудивительно, что с появлением эффективных антигипертензивных препаратов подобные хирургические вмешательства стали весьма непривлекательными как для врачей, так и для пациентов.
В начале XXI века исследователи вновь обратились к идее воздействия на почечные симпатические нервы, но уже с применением малоинвазивных технологий.
Как проводится почечная денервация в клинике ЦЭЛТ?
Процедура проводится без наркоза, с местным обезболиванием. При этом через пункцию лучевой или бедренной артерии под ангиографическим контролем проводят специальный катетер в виде баллона, на котором расположены точечные электроды. Суть процедуры в кратковременной радиочастотной деструкции (аблации) клеток, выделяющих норадреналин. Баллон поочередно заводится в ствол каждой почечной артерии, подавая энергию высокочастотных волн. Высокочастотный импульс разрушает волокна нервов, проходящих в стенке сосуда, в результате чего раздражающие импульсы не доходят до головного мозга, и артериальное давление нормализуется. Длительность вмешательства – 20-30 минут. Больной может покинуть стационар в тот же день.
Путь к сердцу – через почки
На сегодняшний день желудочковые нарушения ритма сердца лечат медикаментозным или хирургическим путем, проводя плановую операцию на открытом сердце. Например, при проведении аортокоронарного шунтирования заодно убирают и постинфарктный рубец, вызывающий аритмию. При использовании малоинвазивного метода радиочастотной абляции
в левый желудочек вводят специальный катетер, с помощью специальных систем визуализации выделяют зоны, вызывающие аритмии, и разрушают их, воздействуя электрическим током высокой частоты.
Однако 10–20 % больных, страдающих желудочковыми аритмиями, не помогают никакие известные на сегодня способы лечения. Дело в том, что рубец на сердце может иметь очень сложную структуру, и тогда даже самая суперсовременная медицинская навигационная система, определяющая внутренний контур сердца с точностью до миллиметра, не может точно указать патологическую зону.
Начиная с 1990-х гг. таким пациентам имплантируют под кожу в верхней части грудной клетки специальный электронный прибор – кардиовертер-дефибриллятор
, соединенный с системой электродов, контактирующих с сердцем. Этот экстренный «сторож» аритмии не только наблюдает за ритмом сокращений, но и генерирует спасительные шоковые электрические разряды в случае возникновения аритмии. Но этот метод не избавляет человека от болезни, а лишь предотвращает ее фатальные последствия. К тому же частые электрические импульсы делают сердечную мышцу дряблой, приближая развитие сердечной недостаточности.
Тем не менее выход из этой, казалось бы тупиковой, ситуации был найден. Около десяти лет назад в клиническую практику начала внедряться инновационная немедикаментозная технология – ренальная денервация
, предложенная М. Левиным и Д. Гельфандом в 2003 г. А через несколько лет вышла первая публикация по клинической ренальной денервации (Krum
et al.
, 2009).
Суть этого метода – в прерывании проведения нервных импульсов по волокнам вегетативной нервной системы, которые проходят не в сердце, а непосредственно в почках. Располагаясь в непосредственной близости к почечным артериям, нервы формируют так называемые вокругсосудистые сплетения
. При процедуре ренальной денервации через пункцию в бедренной артерии в каждую почечную артерию вводится специальный баллон, на поверхности которого находятся электроды, которые перекрывают просвет сосудов. На электроды подается серия радиочастотных электрических импульсов мощностью 0,5–1,0 Вт в течение 30 с. Температура в этом месте повышается до 70 °C, и такое тепловое воздействие блокирует проведение нервных импульсов по нервным волокнам, проходящим по верхним сосудистым стенкам.
Этим методом сначала лечили больных артериальной гипертонией. Эксперименты показали, что прерывание идущих из почек нервных импульсов вегетативной нервной системы, сигнализирующих мозгу о повышенном тонусе сосудов и росте артериального давления, ведет к снижению последнего. Оставшись без обратной связи с высшим мозговым центром, почки начинают «думать», что давление на самом деле нормальное. В результате нормализуются показатели ренин-ангиотензин-альдостероновой системы
– совокупности ферментов и гормонов, участвующих в регуляции водного и электролитного баланса.
В конечном итоге в мозг начинают поступать сигналы о том, что с давлением все в порядке, и он, в свою очередь, «соглашается». По сути, результат достигается прерыванием патологической обратной связи, при которой почки и мозг взаимно «подстегивают» друг друга информацией о том, что «все плохо».