Онкомаркерами называют специфические вещества, обнаруживаемые в крови, моче, которые могут быть как продуктами жизнедеятельности опухоли, так и веществами, синтезируемыми здоровыми клетками в ответ на инвазию раковых клеток. Выявление в организме опухолевых маркеров позволяет диагностировать онкологический процесс на ранней стадии, отслеживать динамику патологии в процессе лечения.
Что такое онкомаркеры
Онкомаркеры (ОМ) – это специфические биологические вещества, которые продуцируются опухолевыми клетками в процессе роста и жизнедеятельности либо организмом в ответ на развитие опухоли. При этом они могут быть качественно и количественно определены в биологических жидкостях организма (кровь, моча и другие).
Сейчас различные типы онкомаркеров используются для диагностики, лечения и наблюдения пациентов с опухолевыми заболеваниями, в том числе для выявления метастазов и рецидивов.
ОМ делятся на:
- опухолеспецифичные – характерны только для раковых клеток, в норме не продуцируются,
- ассоциированные с опухолью – есть и в нормальных клетках, но при развитии новообразования их уровень резко возрастает.
Уже известно около 200 подобных веществ с большей или меньшей органо- и опухолеспецифичностью. Например, СА 72-4 высокоспецифичен для рака желудка, а PSA – для рака простаты. Однако чаще такой специфичности у ОМ нет, поэтому рекомендуется проводить тесты сразу на несколько онкомаркеров.
По биологическим функциям различают следующие ОМ:
- Онкофетальные антигены – вещества, характерные для эмбриональных тканей, которые появляются на поверхности клеток в процессе их дифференцировки. У взрослых их уровень очень низкий, повышается лишь при росте новообразования и зависит от его размера. Их определение важно для диагностики и прогноза течения заболевания, а также для контроля эффективности терапии. Примеры: раково-эмбриональный антиген (РЭА), альфа-фетопротеин (АФП), хорионический гонадотропин (ХГЧ), бета-протеин беременности, СА 125, СА 15-3, СА 19-9 и другие.
- Ферменты – также характерны для тканей эмбриона. Часть из них продолжает выполнять определенные функции и у взрослых (например, лактатдегидрогеназа), их определение помогает установить локализацию первичной опухоли. Роль остальных ферментов в сформированном организме неизвестна (тканевый полипептидный антиген, нейронспецифическая енолаза), их уровень повышается при низкодифференцированных опухолях.
- Гормоны – продуцируются клетками эндокринных желез, в которых развиваются опухоли, или другими органами, чего в норме не происходит. Чаще всего используются для контроля лечения.
- Рецепторы – увеличение их количества характерно для гормональноактивных опухолей. Эти маркеры относятся к тканевым и в крови не обнаруживаются (только в материале для биопсии).
- Другие соединения – не относятся ни к одной из предыдущих групп, в норме присутствуют в организме, но при развитии онкозаболевания их уровень резко возрастает (ферритин, иммуноглобулины и т.д.).
Источники
- Inaba S., Shimozono N., Yabuki H., Enomoto M., Morishita M., Hirotsu T., di Luccio E. Accuracy evaluation of the C. elegans cancer test (N-NOSE) using a new combined method. // Cancer Treat Res Commun — 2021 — Vol27 — NNULL — p.100370; PMID:33901923
- Huang Z., Chen L., Wang Y., Fu L., Lv R. Molecular markers, pathology, and ultrasound features of invasive breast cancer. // Clin Imaging — 2021 — Vol79 — NNULL — p.85-93; PMID:33895560
- Qiu X., Zhang H., Zhao Y., Zhao J., Wan Y., Li D., Yao Z., Lin D. Application of circulating genetically abnormal cells in the diagnosis of early-stage lung cancer. // J Cancer Res Clin Oncol — 2021 — Vol — NNULL — p.; PMID:33893839
- Zhang Y., Wu Q., Xu L., Wang H., Liu X., Li S., Hu T., Liu Y., Peng Q., Chen Z., Wu X., Fan JB. Sensitive detection of colorectal cancer in peripheral blood by a novel methylation assay. // Clin Epigenetics — 2021 — Vol13 — N1 — p.90; PMID:33892797
- Koshiaris C., Van den Bruel A., Nicholson BD., Lay-Flurrie S., Hobbs FR., Oke JL. Clinical prediction tools to identify patients at highest risk of myeloma in primary care: a retrospective open cohort study. // Br J Gen Pract — 2021 — Vol — NNULL — p.; PMID:33824161
- Chantzichristos D., Svensson PA., Garner T., Glad CA., Walker BR., Bergthorsdottir R., Ragnarsson O., Trimpou P., Stimson RH., Borresen SW., Feldt-Rasmussen U., Jansson PA., Skrtic S., Stevens A., Johannsson G. Identification of human glucocorticoid response markers using integrated multi-omic analysis from a randomized crossover trial. // Elife — 2021 — Vol10 — NNULL — p.; PMID:33821793
- Lewin J., Kottwitz D., Aoyama J., deVos T., Garces J., Hasinger O., Kasielke S., Knaust F., Rathi P., Rausch S., Weiss G., Zipprich A., Mena E., Fong TL. Plasma cell free DNA methylation markers for hepatocellular carcinoma surveillance in patients with cirrhosis: a case control study. // BMC Gastroenterol — 2021 — Vol21 — N1 — p.136; PMID:33765926
- Chiancone F., Fabiano M., Carrino M., Fedelini M., Meccariello C., Fedelini P. Impact of systemic inflammatory markers on the response to Hyperthermic IntraVEsical Chemotherapy (HIVEC) in patients with non-muscle-invasive bladder cancer after bacillus Calmette-Guérin failure. // Arab J Urol — 2021 — Vol19 — N1 — p.86-91; PMID:33763253
- Ladak Z., Garcia E., Yoon J., Landry T., Armstrong EA., Yager JY., Persad S. Sulforaphane (SFA) protects neuronal cells from oxygen & glucose deprivation (OGD). // PLoS One — 2021 — Vol16 — N3 — p.e0248777; PMID:33735260
- Chen C., Yang H., Cai D., Xiang L., Fang W., Wang R. Preoperative peripheral blood neutrophil-to-lymphocyte ratios (NLR) and platelet-to-lymphocyte ratio (PLR) related nomograms predict the survival of patients with limited-stage small-cell lung cancer. // Transl Lung Cancer Res — 2021 — Vol10 — N2 — p.866-877; PMID:33718028
В каких случаях показано проводить анализ крови на онкомаркеры
- Диагностика рака по анализу крови. Такие исследования могут назначаться с профилактической целью для оценки риска развития болезни (если есть указания на наследственный характер той или иной патологии) и выявления рака на ранней (досимптомной) стадии. Например, выявление мутации в АРС-гене – достаточно точный показатель наличия наследственно обусловленного аденоматозного полипоза и рака толстой кишки.
- Определение прогноза уже выявленного ракового заболевания (прогностические тесты). Уровни онкомаркеров и их изменение дают основание предположить, как будет себя вести опухоль, как быстро она будет развиваться и насколько агрессивна. К таким анализам относится ПСА-тест, который помогает предусмотреть злокачественный потенциал рака простаты.
- Выявление рецидивов или метастазов опухоли. Повышение уровня ОМ в крови у человека, прошедшего курс лечения по поводу опухолевого заболевания, может говорить о вероятности повторного развития опухоли на месте удаленной или об отдаленных метастазах, когда клетки первичной опухоли распространяются по организму.
- Оценка чувствительности опухоли к определенному методу терапии и результатов лечения (предиктивные и фармакогенетические тесты). Помогает скорректировать схему терапии, выбрать оптимальный метод. Может определить уровень токсичности химиотерапии и предполагаемый ответ на лечение цитостатиками или таргетными препаратами.
- Ведение онкологических больных – выявление остатков опухолевой ткани, метастазов, контроль течения заболевания и диспансерное наблюдение.
Разновидности опухолевых заболеваний
Рак – очень старая болезнь, которая впервые была описана ещё в 1600 году до н. э. Само же название рак было введено Гиппократом. Эти злокачественные опухоли возникают вследствие трансформации нормальных клеток, которые начинают бесконтрольное размножение. Если иммунная система не начинает вовремя распознавать наличие опухоли, то развиваются метастазы во всех тканях и органах. Доброкачественные опухоли в свою очередь отличаются тем, что при них не происходит метастазирования, и поэтому опасности для жизни они не представляют, однако вместе с тем остаётся возможность перерождения доброкачественной опухоли в злокачественную. Окончательный диагноз можно поставить после проведения гистологического исследования. Без проведения необходимого лечения злокачественные опухоли могут привести к смерти заболевшего человека.
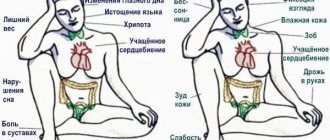
Симптомы опухолевого заболевания могут быть разными и зависят от местоположения опухоли. На ранних стадиях опухоль не вызывает никаких ощущений, а боль появляется лишь на поздних. Наиболее часто встречаются следующие признаки:
- потеря аппетита;
- снижение веса;
- истощение;
- анемия;
- иммунопатологические состояния;
- возникновение необычных уплотнений и припухлостей;
- воспаления;
- желтуха;
- кровотечения.
При метастазах в зависимости от того, где они развиваются, возникает боль в костях, и часто возникают их переломы; кашель (иногда с кровью); увеличивается печень и лимфатические узлы и т.д.
Злокачественные опухоли разделяют на следующие виды (в зависимости от клеток, из которых они образованы): карцинома, саркома, меланома, лимфома, лейкоз, глиома, тератома, хориокарцинома и др.
По проведённым международным исследованиям выделяют наиболее распространённые виды рака:
- Рак лёгких занимает первое место как по числу заболевших, так и по количеству умерших от него. Первые симптомы проявляются в виде кровохарканья, болях в груди, слабости, снижения работоспособности, кашля. К основной причине развития заболевания относят курение табака. В развитии заболевания выделяют четыре стадии:
- на первой опухоль до 3-х см и располагается только в одном сегменте лёгкого;
- во второй опухоль до 6-ти сантиметров, так же находится в одной части органа. Развиваются метастазы;
- в третьей опухоль достигает размера более шести сантиметров и уже начинает переходить на соседнюю долю лёгкого. Метастазы имеют более явные проявления;
- на четвёртой стадии рак выходит за пределы органа и распространяется на соседние органы.
Лечение рака лёгкого может проводиться различными методами и назначается в зависимости от состояния здоровья, распространённости заболевания и многих других факторов.
- Рак молочной железы. Это заболевание занимает второе место по численности больных и пятое – по смертности от него. Страдает от рака молочной железы преимущественно женская половина населения. В группу риска относят не рожавших женщин, а также тех, у кого первые роды прошли после 30-ти, курящих. Также немаловажную роль играет наличие отягощенной наследственности, сахарного диабета, гипертонической болезни и ожирения. Симптомы возникновения рака молочной железы:
- уплотнения;
- различные выделения из соска;
- изменение структуры или цвета груди.
- Третье место по числу заболевших занимает рак толстой кишки.
- Рак желудка хоть и занимает четвёртое место по частоте возникновения заболеваний, однако по смертности он находится на втором.
Какие онкомаркеры определяют в скрининговых программах
Онкотесты могут назначать пациентам индивидуально в общем плане обследования. Но уже есть ряд онкомаркеров, определение которых входит в массовые (скрининговые) программы. Это те исследования, которые несложно и недорого проводить в рамках ежегодных профилактических осмотров как мужчинам, так и женщинам. Таким образом можно выявить группы риска, которые нуждаются в дальнейшем наблюдении.
Примеры таких исследований:
- PSA (ПСА) – простат-специфический антиген – маркер рака предстательной железы.
- СА 125 – выявляет рак яичников.
- BRCA 1,2 – мутация генов, характерная для наследственного рака яичников и молочной железы.
Международные профильные организации каждый год включают в рекомендации новые тесты. Среди них определение некоторых серологических ОМ (например, СА-15-3, СА-27, РЭА), гистохимических (Her2, Ki67), молекулярно-генетических, таких как Mammaprint.
Какие еще онкомаркеры применяются для диагностики рака
Для динамического наблюдения за пациентами в процессе лечения определяют ОМ, которые могут указать на эффективность проводимого лечения, подтвердить радикальность удаления новообразования или возникновения повторной опухоли.
Для подтверждения результативности терапии обязательно проводят предиктивные и фармакогенетические тесты. Так, обязательным является определение онкомаркеров KRAS и EGFR в ткани опухоли. Этот анализ поможет выбрать препарат для химиотерапии. При наличии мутантного гена KRAS применение моноклональных антител для таргетной терапии колоректального рака абсолютно не эффективно. С другой стороны позитивный результат теста на EGFR-мутацию может стать основанием для назначения анти-EGFR-препаратов (при немелкоклеточном раке легкого — НМКРЛ).
Для прогноза и диагностики агрессивности опухоли при раке молочной железы определяют HER2. При положительном тесте опухолевые клетки наиболее чувствительны будут к препарату «Герцептин».
Тест на слияние EML4-ALK при НМКРЛ помогает определить чувствительность раковых клеток к кризотинибу. Это позволило увеличить выживаемость и отсутствие рецидивов у пациентов с этим агрессивным онкозаболеванием.
При меланоме актуально проведение анализа мутаций в гене BRAF V600E, положительный результат которого говорит об эффективности назначения вемурафениба таким пациентам. Также этот тест запустил серию разработок таргетных препаратов для лечения устойчивых форм заболевания.
Почему мы
- Врачи. Специалисты нашего медицинского центра имеют высокую квалификацию и опыт работы, в том числе и в зарубежных клиниках.
- Все основные онкомаркеры У нас проводится широкий спектр исследований на онкомаркеры различных органов
- Экспертная диагностика. Современный диагностический комплекс госпиталя позволяет с высокой точностью проводить как скрининг, так и более углубленные исследования (лучевые, эндоскопические, генетические) для определения онкологических заболеваний.
- Генетическая лаборатория Наши генетики помогут подобрать метод генетической диагностики для выявления наследственной предрасположенности к раку молочной железы, яичников, органов желудочно-кишечного тракта, кожи, крови, почек, предстательной железы и многих других видов рака.
- Комплексность. Собственная высокотехнологичная лечебная база позволяет не только диагностировать, но и успешно лечить раковые патологии с применением химиотерапии (в т. ч. таргетными препаратами), хирургии любой сложности.
- Мы ценим ваше время. Все лечебно-диагностические отделения расположены в одном здании госпиталя, что экономит ваше время и силы.
Цены на услуги Вы можете посмотреть в прайсе или уточнить по телефону, указанному на сайте.
Насколько надежен анализ крови на онкомаркеры
Тесты на онкомаркеры достаточно чувствительны, однако точность диагностики зависит от сопоставления с клинической картиной, результатами других исследований и комплексом анализов на онкомаркеры. Кроме того, некоторые ОМ могут обнаруживаться как при злокачественных опухолях, так и при доброкачественных, или даже при воспалительных процессах.
При оценке результатов анализов специалисты учитывают, что
- ОМ обладают специфичностью для тканей, а не органов, поэтому местоположение опухоли определить сложнее, чем происхождение. Например, СА 19-9 может говорить о раке как поджелудочной железы, так и репродуктивных органов.
- Патология печени и почек, которые участвуют в превращении ОМ в организме, могут искажать результаты.
- Динамика изменений уровня того или иного ОМ при наблюдении за пациентами с онкозаболеваниями важнее, чем разовое определение маркера.
Эти факты говорят о том, что даже отрицательный тест на ОМ не гарантирует отсутствие опухоли, повторные анализы крови на рак нужно проводить в одной и той же лаборатории, а на результаты могут повлиять другие заболевания, нарушения процесса подготовки или проведения исследования. Кроме того, нужно обязательно сопоставлять тесты и клинические данные.
Онкомаркеры. Взгляд практического онколога. Лабораторные обоснования.
Несмотря на то, что врачи-онкологи и медицинские учреждения России, специализирующиеся на диагностике и лечении онкологических заболеваний, в своей работе руководствуются официальными рекомендациями Министерства здравоохранения РФ и Ассоциации онкологов России, основанных на положениях Всемирной организации здравоохранения (ВОЗ) обсуждение диагностической значимости онкомаркеров в профессиональной среде продолжается уже более 30 лет. Нередко мнения врачей расходятся, несмотря на существование программных документов. В первую очередь обвинения в навязывании пациентам ненужных исследований предъявляются независимым лабораториям и коммерческим медицинским центрам, которые предлагают пациентам онкоскрининг. Однако не всегда за рекламными макетами о проведении тех или иных акций, связанных с тестами на онкомаркеры, стоит призыв всем без исключения проводить онкоскрининг – дорогостоящий и оправданный лишь в некоторых клинических случаях метод диагностики. Ведущая частная медицинская компания ИНВИТРО предлагает широкий спектр услуг (в том числе анализы крови на онкомаркеры), много лет четко и открыто заявляет свою позицию в отношении необходимости таких исследований: назначать их должен только врач-онколог в каждой конкретной клинической ситуации совместно с другими видами исследований.
Мария Валерьевна Пушкарева, врач-онколог диагностического .
— Мария Валерьевна, в компании ИНВИТРО предлагается большое количество исследований на онкомаркеры, и не секрет, что такие анализы стали очень популярными среди пациентов. Кто-то приходит самостоятельно, кто-то по направлению врача. Многие полагают, что определение онкомаркеров помогает выявить рак на начальной стадии. Так ли это, и в каких случаях рекомендуется проходить онкоскрининг?
— Врачи ИНВИТРО категорически не рекомендуют и не рекомендовали проводить маркерный онкоскриниг (а тем более без направления врача) для раннего выявления рака. Мы предлагаем проведение обследования на онкомаркеры только тем пациентам, у которых по результатам инструментальных методов обследования имеются подозрения на наличие опухолевой патологии в организме (в качестве уточняющей диагностики), и пациентам, уже имеющим диагноз «Злокачественное новообразование» в анамнезе (в качестве прогностического фактора, для оценки эффективности проводимой терапии и как мониторинг). Хотя именно в последнее время все чаще приходится слышать даже среди врачей глубоко ошибочное мнение о том, что маркерный онкоскрининг помогает выявить рак на начальной стадии. К сожалению, это не так. Опухолевые маркеры (ОМ) – ценнейшее исследование для врача-онколога и важная составляющая всего диагностического процесса в онкологии. Следует понимать, что маркера, единого для всех злокачественных новообразований, не существует. Ни один ОМ не обладает 100% специфичностью и чувствительностью, достаточными для того, чтобы рекомендовать его в качестве скринингового теста на наличие злокачественного новообразования в общей популяции пациентов, и потому не должен использоваться как метод первичной диагностики злокачественного образования. При опухолях разных органов появляются характерные именно для них ОМ. Они с большим или меньшим постоянством встречаются у многих, но не у всех заболевших одним и тем же видом рака. Причем один и тот же ОМ может обнаруживаться при нескольких видах новообразований. Так же они могут обнаруживаться у больных с доброкачественными опухолями, с вирусными заболеваниями, при аутоиммунных расстройствах, при воспалительных заболеваниях и даже у здоровых людей. Обосновано применение ОМ для дифференциальной диагностики злокачественных образований (гепатоцеллюлярный рак печени или солитарный метастаз колоректального рака); доброкачественным и злокачественным образованием; как мониторинг (динамическое наблюдение) у больных, пролеченных с диагнозом «онкология»; у пациентов, находящихся на паллиативном лечении с диагнозом «онкология» для оценки эффекта проводимого лечения (лекарственное лечение, лучевая терапия, циторедуктивные хирургические вмешательства).
— Какие официальные источники регламентируют оправданное применение ОМ?
— В России существует «Ассоциация онкологов» — национальный союз, который занимается научно-исследовательской деятельностью и периодически выпускает клинические рекомендации для врачей-онкологов, которыми они руководствуются в своей работе. В «Клинических рекомендациях» по диагностике и лечению опухолей последних можно найти всю информацию по диагностике и лечению онкологических заболеваний.
— Насколько часто вы как практикующий врач-онколог, направляете своих пациентов на исследования ОМ?
— Врач-онколог — специалист второго уровня. Пациенты, приходящие к нам, уже прошли определенный перечень обследований, в результате которых выявлен какой-либо объемный процесс в том или ином органе. В таких ситуациях ОМ используются как дополнительный метод обследования. Первично комплекс из нескольких ОМ может использоваться для выявления опухоли и оценки распространенности процесса у группы маломобильных пациентов, когда по соматическому статусу можно заподозрить наличие злокачественного процесса. Степень превышения референсных значений ОМ помогает онкологу косвенно оценить степень распространенности процесса. Помимо этого ОМ имеют высокую значимость в плане оценки эффекта проводимого лечения (сравниваем значения ОМ до лечения и после). Также целесообразно применять ОМ при мониторинге у пациентов с III клинической группой, пролеченных с диагнозом «онкология» при прохождении контрольных обследований. Рост показателей ОМ у пациентов данной группы может свидетельствовать о рецидиве заболевания на доклиническом этапе проявления заболевания и требует более тщательного обследования.
В моей практике нередко встречались маркер-негативные опухоли. У пациента может быть IV стадия злокачественного новообразования, но при этом показатели ОМ по органопринадлежности могут быть в пределах референсных значений или иметь незначительные отклонения. Также, в практике врача-клинициста могут встречаться ситуации, когда рост показателей ОМ может быть обусловлен обострением какого-либо хронического заболевания или на фоне лекарственного лечения по сопутствующей патологии. Поэтому врач назначает тот или иной ОМ в зависимости от каждой конкретной клинической ситуации.
— В каких случаях все же необходимо врачу назначать ОМ для раннего выявления рака?
— В соответствии опять же с Клиническими рекомендациями «Ассоциации онкологов России» оправдано применение ПСА в качестве скринингового метода для выявления рака предстательной железы у мужчин. У женщин при наличии новообразований в малом тазу применяется ROMA-индекс для диагностики рака яичников. С целью скрининга на колоректальный рак используется исследование кала на скрытую кровь.
— Чем может быть опасно самоназначение пациентом исследования на ОМ, для раннего выявления онкологических заболеваний в его понимании?
Получив результат ОМ в пределах референсных значений, пациент может успокоиться и вовремя не обратиться к врачу-клиницисту, что в последующем может привести к выявлению злокачественного образования на поздней стадии.
Наталья Александровна Игонина, к.б.н., ведущий специалист лаборатории биохимии и иммунохимии Технологического департамента ИНВИТРО.
— Наталья Александровна, с технологической точки зрения, какие аргументы существуют, которые не позволяют использовать исследования на онкомаркеры для широкого применения в целях скрининга на рак?
— В данном случае дело не в качестве технологий, а в природе самих опухоль-ассоциированных маркеров. Чтобы это пояснить, рассмотрим такие понятия как «чувствительность» и «специфичность» теста. Эти термины могут применяться в аналитическом и клиническом аспектах. Современные методы исследования онкомаркеров, которые используются в ИНВИТРО (мы говорим сейчас преимущественно об обнаруживаемых в крови белках, продуцируемых опухолевыми клетками), основаны на иммунологическом принципе распознавания сложных молекул с использованием хемилюминисцентных меток и обладают прекрасными аналитическими характеристиками — высокой аналитической чувствительностью и высокой аналитической специфичностью. Это означает, что они способны выявлять исследуемый онкомаркер в пробе в очень низкой концентрации, очень точно отличая его молекулы от других молекул со сходной структурой.
Но основные характеристики для практического использования любого онкомаркера — его клиническая чувствительность (способность выявить всех людей с тем видом опухоли, с которым он ассоциирован) и клиническая специфичность (способность одновременно отделить всех людей, не имеющих такой патологии). Ни один из современных онкомаркеров при использовании в виде отдельного исследования, пока не обладает одновременно 100%-ной клинической чувствительностью и 100% клинической специфичностью.
Референсные значения для лабораторных тестов обычно определяют как пределы, в которые укладывается 95% обследованных достаточно большой группы практически здоровых людей, либо на основе клинических исследований подбирают оптимальный диагностический порог, позволяющий с наиболее эффективным сочетанием вероятностей разделить группы «условно больных» и «условно здоровых». Поэтому заведомо понятно, что результаты, превышающие порог, могут встретиться и у части группы людей без исследуемой патологии («ложноположительный» результат). Для лучшего понимания практической ценности онкомаркеров полезны также такие характеристики теста как «положительная предсказательная ценность» (процент истинно положительных результатов среди всех положительных результатов в группе обследованных) и отрицательная предсказательная ценность (процент истинно отрицательных результатов среди всех отрицательных результатов теста). Понятно, что эти показатели для онкомаркеров будут разными при использовании этих тестов направленно в группе пациентов с факторами риска, чем при обследовании случайной группы в качестве общепопуляционного скринингового теста. Для маркера ПСА общий (простатспецифический антиген) при пороге 4 нг/мл позитивная предсказательная ценность в качестве единственного теста в группе риска составляет около 40%.
Понятие специфичности онкомаркеров существует и по отношению к определенной ткани или органу (то есть, возможной локализации опухоли). Многие онкомаркеры могут вырабатываться в разных тканях, не давая точной информации о локализации возможного опухолевого процесса.
— На сегодняшний день есть ли такие биохимические тесты, которые позволяют выявить опухоль со 100% точностью?
— Как мы уже сказали, идеальный опухолевый маркер должен обладать 100% клинической специфичностью и 100% клинической чувствительностью, но на сегодняшний день таких тестов пока не существует. Ведущие фирмы-производители реагентов серьезно относятся к проверке характеристик предлагаемых ими тестов. Они указывают в материалах к реагентам максимально подробные аналитические характеристики своих тестов — аналитическую чувствительность, воспроизводимость результатов исследования (возможная вариативность результата при постановке идентичных проб в одной серии и в динамике в разные дни в течение срока сохранности реагента), возможное влияние или отсутствие такового для потенциальных источников неспецифических интерференций и другое. Приводятся полученные результаты исследований по клинической чувствительности и специфичности теста на предлагаемых реагентах, имеющиеся ограничения использования теста применительно к методу. Мы всегда приводим такие данные в своих информационных материалах (на официальном сайте ИНВИТРО, в информационных письмах, выпускаемом справочнике по лабораторным тестам) в помощь пациентам для правильной подготовки к исследованию и врачам для корректной интерпретации результатов исследований.
— Можно хотя бы условно определить предполагаемую эффективность биохимического скрининга рака с помощью онкомаркеров в общей популяции?
— Для такого подсчета надо учитывать распространенность данной патологии. Предположим, распространенность определенного ракового заболевания в какой-либо популяции составляет 1:1000 чел., а по своим характеристикам онкомаркер обладает 95% клинической чувствительностью и 95 % специфичностью (то есть, хорошими характеристиками). Чисто математически можно подсчитать, что при таких условиях, обследуя случайную группу из 1000 человек, среди которых один человек имеет опухоль, с большой долей вероятности мы выявим этого больного, но 50 человек такой группы могут получить положительный результат теста в отсутствие какого-либо онкологического заболевания. Для более редких видов патологии и при худших показателях клинической чувствительности и специфичности теста ценность исследований онкомаркеров при применении в целях популяционного скрининга будет еще ниже. А ведь ложноположительные результаты приводят к необоснованным страхам, расходам на дополнительные исследования, другим негативным последствиям.
Использование этих тестов в группе людей, направленно обследуемых по назначениям врача (при наличии у пациента понятных специалисту факторов риска определенного вида заболевания или клинических признаков, выявленных при опросе и осмотре), покажет существенно более высокую эффективность в комплексе с наиболее информативными для данной патологии видами обследований, как лабораторных, так и инструментальных.
— Как зависит результат от метода исследования?
— Следует помнить о том, что результаты исследований онкомаркеров могут в определенной степени варьировать в зависимости от используемого метода исследования. Важно учитывать метод исследования маркера, в целях контроля динамики показателя использовать один метод и одну лабораторию, обязательно принимать во внимание возможную зависимость от метода при интерпретации результатов исследований, выполненных в динамике в разных лабораториях. Надо заметить также, что не всегда выводы и рекомендации с указанием количественных показателей (в том числе, референсные пределы, диагностические пороги), отработанные с использованием одной технологии иммуноанализа, можно прямо переносить на другие технологии. Методы иммуноанализа в отношении многих маркеров для этого еще недостаточно стандартизованы.
Как проводятся анализы крови на онкомаркеры
Существует два типа исследований на ОМ: биохимический и молекулярно-генетический.
К первому относятся: иммуноферментный анализ (ИФА), радиоиммунный (РИА) и иммунофлюоресценция (ИЛА). Все они основаны на том, что специфические моноклональные антитела могут связываться с молекулами онкомаркера. ИФА удобен тем, что может полностью проводиться с помощью автоматического анализатора, что дает точность и достоверность. Для этого метода разработано максимальное количество тест-систем, которые определяют всевозможные ОМ. Кроме того, относительно небольшая стоимость такого тестирования дает возможность использовать его в скрининговых программах.
Ко второму типу относится метод полимеразной цепной реакции (ПЦР), FISH (флюоресцентной гибридизации) и секвенирование, которые помогают выявить нарушения ДНК или РНК. Недостатком метода можно считать тот факт, что для каждого ОМ необходимо подбирать собственный способ выявления.
Одна из самых современных технологий в определении ОМ – это микрочипы с нанозондами. Они могут определять белковые молекулы (гормоны, антигены, антитела), ДНК и РНК-молекулы. То есть в одном образце крови одновременно можно определить несколько онкомаркеров. Это дает возможность расширить скрининговые исследования и значительно сократить затрачиваемое на них время. На автоматическом оборудовании можно определять до 30 тысяч ОМ на одном чипе за 6 часов. Также есть возможность объединять маркеры в группы в зависимости от структуры или размера молекул.
Рекомендуется определенная схема исследования на онкомаркеры:
- Уровни ОМ определяются до начала лечении, а в динамике наблюдают за теми, что повышены.
- По окончании лечения или после операции должно пройти от 2 до 10 дней (период полужизни ОМ) до того, как будут проведены очередные тесты.
- В дальнейшем частота определения маркеров 1 раз в 1–3 месяца.
- Обязательно проводить анализ на онкомаркеры при подозрении на рецидив или метастазы.
Наши клиники в Санкт-Петербурге
Структурное подразделение Поликарпова Аллея Поликарпова 6к2 Приморский район
- Пионерская
- Удельная
- Комендантский
Структурное подразделение Жукова Пр.Маршала Жукова 28к2 Кировский район
- Автово
- Проспект Ветеранов
- Ленинский проспект
Структурное подразделение Девяткино Охтинская аллея 18 Всеволожский район
- Девяткино
- Гражданский проспект
- Академическая
Получить подробную информацию и записаться на прием Вы можете по телефону +7 (812) 640-55-25
Записаться на прием
Доброкачественное или злокачественное новообразование выделяет особенный антиген рака. В связи с этим при возникновении разных опухолей в организме появляются свои онкомаркеры. Так же исследование на онкомаркеры проводится в случае диагностики болезни и её лечения. Оно позволит выбрать врачам последующую тактику и в случае необходимости назначать дополнительные препараты.
Подготовка к анализу
Для диагностики рака по анализу крови материал берется из вены. При этом должны соблюдаться условия хранения сыворотки до исследования, а провести его нужно не позже, чем через час после забора.
Если к моменту анализа есть признаки воспаления, то нужно сообщить об этом, так как результаты теста могут стать ложноположительными. Лучше провести его через неделю после того, как процесс утихнет. То же касается и периода менструации.
Нельзя употреблять алкоголь за сутки до анализа.
Повлиять на уровень ОМ также может прием аскорбиновой кислоты, некоторых гормональных препаратов, нитратов и других лекарственных средств. Врач скажет, за сколько времени до анализа стоит от них отказаться.
Все последующие анализы лучше сдавать в той же лаборатории, чтобы можно было оценить динамику.