Функция холестерина в организме
По химическому строению холестерин относится к классу липофильных спиртов. Он жизненно необходим организму, так как является составной частью мембран клеток и участвует в синтезе:
- гормонов – тестостерона, кортизола, альдостерона, эстрогенов, прогестерона;
- витамина Д3;
- желчных кислот.
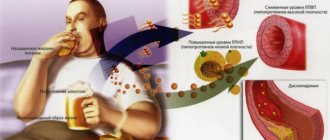
Около 80% холестерина производится различными органами человека (в основном, печенью), 20% попадает в организм с пищей.
Это вещество не растворяется в воде, поэтому не может само перемещаться с током крови. Для этого оно связывается со специальными белками – аполипопротеинами. Получившиеся комплексы называются липопротеинами.
Одни из них имеют высокую плотнотсть (ЛПВП), другие – низкую (ЛПНП). Первые выводят из организма излишки жира, вторые – оседают на сосудистых стенках, участвуя в формировании атеросклеротических бляшек.
Образоване атеросклеротических бляшек
Поэтому, когда речь идет о «хороших» липидах, имеются в виду ЛПВП, о «плохих» – ЛПНП. Общий холестерин – совокупность всех липопротеинов.
Исследование липидного обмена проводят для того, чтобы оценить риск развития у человека атеросклероза и сердечно-сосудистых осложнений.
Несмотря на то, что у мужчин и женщин норма холестерина в крови (таблица по возрасту приведена ниже) различна, в медицине есть регламентированные показетели.
Глобальная сеть в изобилии предоставляет информацию о нормах холестерина. Зачастую выдаются цифры, абсолютно не соответствующие реальным, используемыми врачами. Существуют официальные приказы, постановления, руководства, где указаны четкие границы минимума и максимума показателя.
Виктория Дружикина
Невролог, Терапевт
Врачи в своей практике ориентируются на цифры, рекомендованные Всемирной организацией здравоохранения. Они выглядят так:
| Значение | Холестерин общий (показатель, ммоль/л) | ЛПНП (показатель, ммоль/л) | ЛПВП (показатель, ммоль/л) | Триглицериды (показатель, ммоль/л) |
| нормальный | до 5,0; | до 3,0 | не более 1,0 | менее 1,7 |
| повышенный | 5,0-6,1 | 3,0-3,5 | 1,0-1,3 для мужчин, 1,3-1,5 для женщин; | 1,8-2,0 |
| высокий | больше 6,2 | 3,5-3,9 | меньше 1,0 для мужчин, 1,3 для женщин. | 2,1-2,4 |
| очень высокий | от 6,5 | выше 4,0 | меньше 0,7 для мужчин, 0,9 для женщин. | 2,4 и выше |
В своей работе доктор ориентируется на нужный ему диапазон значений, учитывая сопутствующие заболевания. Если у человека сахарный диабет, то неважно какого он возраста – его холестерин должен быть не более 5,0 ммоль/л. Превышение этой цифры ухудшает прогноз.
Индекс атерогенности
Этот коэффициент рассматривается как разница между липопротеинами высокой и низкой плотности. Используется специальная формула: Общий холестерин – ЛПВП деленные на ЛПНП.
Индекс атерогенности применяется как показатель, который описывает риск развития патологических процессов. В частности, атеросклероза. Нормы примерно одни и те же на протяжении жизни пациента.
- У молодых лиц уровень находится в пределах 2.5-3 единиц (значение безразмерное, поскольку это коэффициент).
- После 30 лет допустимый показатель несколько повышается: от 3 до 3.5 Ед.
Внимание:
Что касается больных сахарным диабетом и прочих предрасположенных к болезни — адекватный индекс находится в пределах 4-7.
Показатель общего холестерина у мужчин, и липопротеины низкой плотности используются для расчета коэффициента атерогенности. Поскольку это интегральный и, пожалуй, самый важный показатель среди прочих.
Исследование проводится посредством простого биохимического анализа крови.
Нормальный показатель холестерина у женщин
В таблице представлена норма холестерина в крови у женщин разного возраста.
| Возраст, лет | Холестерин общий ммоль/л | ЛПНП ммоль/л | ЛПВП ммоль/л |
| 20-25 | 3,0-5,0 | менее 3,0 | более 1,2 |
| 25-30 | 3,0-5,0 | менее 3,0 | более 1,2 |
| 30-35 | 3,0-5,0 | менее 3,0 | более 1,2 |
| 35-40 | 3,0-5,0 | менее 3,0 | более 1,2 |
| 41-45 | 3,0-5,0 | менее 3,0 | более 1,2 |
| 46-50 | 3,0-5,0 | менее 3,0 | более 1,2 |
| 51-55 | 3,0-5,0 | менее 3,0 | более 1,2 |
| 56-60 | 3,0-5,0 | менее 3,0 | более 1,2 |
| 61-65 | 3,0-5,0 | менее 3,0 | более 1,2 |
| 66-70 | 3,0-5,0 | менее 3,0 | более 1,2 |
| Старше 70 | 3,0-5,0 | менее 3,0 | более 1,2 |
Возраст 40 лет является той границей, после которой велика вероятность возникновения болезней сосудов и сердца, связанных с атеросклерозом.
Как видно из таблицы, у женщин после 50 лет уровень нормального холестерина и ЛПНП крови повышен довольно значительно. Это связано с гормональной перестройкой ( лечением которой занимаются врачи эндокринологи), происходящей во время менопаузы. Метаболические процессы в этом возрасте замедляются, и организму требуется больше энергии на переработку липидов.
Норма холестерина в крови у женщин после 50 и после 60 лет
С наступлением менопаузы у женщины меняется гормональный фон – снижается естественная защита организма от многих факторов, в т.ч. – возрастает риск сердечно-сосудистых патологий. Поэтому после 50-ти лет особенно важно следить за уровнем холестерина и его фракций (ЛПНП, ЛПВП, ТГ). Сдавать кровь необходимо ежегодно в рамках бесплатного диспансерного наблюдения. При выявлении отклонений частоту обследований и тактику ведения пациентки определяет врач. Средней нормой холестерина для здорового человека после 50-ти лет является 3,0 — 5,5 ммоль/л. При наличии сопутствующей патологии (ИБС, артериальная гипертония,сахарный диабет) показатель должен быть не выше 5,0. Для людей, перенесших ишемический инсульт, – не более 4,5 ммоль/л.
Нормальный показатель холестерина у мужчин
Ниже указана норма холестерина в крови у мужчин в зависимости от возраста.
| Возраст, лет | Холестерин общий | ЛПНП | ЛПВП |
| 20-25 | 3,0-5,0 | менее 3,0 | более 1,0 |
| 25-30 | 3,0-5,0 | менее 3,0 | более 1,0 |
| 30-35 | 3,0-5,0 | менее 3,0 | более 1,0 |
| 35-40 | 3,0-5,0 | менее 3,0 | более 1,0 |
| 41-45 | 3,0-5,0 | менее 3,0 | более 1,0 |
| 46-50 | 3,0-5,0 | менее 3,0 | более 1,0 |
| 51-55 | 3,0-5,0 | менее 3,0 | более 1,0 |
| 56-60 | 3,0-5,0 | менее 3,0 | более 1,0 |
| 61-65 | 3,0-5,0 | менее 3,0 | более 1,0 |
| 66-70 | 3,0-5,0 | менее 3,0 | более 1,0 |
| Старше 70 | 3,0-5,0 | менее 3,0 | более 1,0 |
Если внимательно посмотреть на показатели холестерина в таблице, то можно заметить, что его норма в крови у мужчин после 60 лет снижается. Это связано с замедлением метаболизма, регрессом всех функций организма.У мужчин риск атеросклероза и состояний, опасных для жизни (инсульта, инфаркта), изначально является более высоким. Их сердце и сосуды не защищены действием половых гормонов. Кроме того, представители сильного пола чаще по сравнению с женщинами подвержены вредным привычкам.
Описание вещества и его функций
Химические свойства: способен растворяться только в жиросодержащих и органических растворителях, не способен – в воде. Большая часть производится гепатоцитами – клетками печени, порядка 20 % — поступает вместе с едой.
Молекула является необходимым компонентом для синтеза витаминов группы Д, а также половых гормонов, в том числе тестостерона. Кроме того, вещество необходимо для поддержания упругости цитоплазматической мембраны клетки в широком температурном диапазоне.
Типы липопротеидных комплексов
В виду нерастворимости в водных растворителях молекула не может быть транспортирована по кровеносным сосудам к органам и тканям. Поэтому вещество находится в организме человека в виде комплекса с пептидами-транспортировщиками. Комплекс получил название – липопротеид. Известно 3 типа липопротеидных комплексов: с высокой плотностью (ЛПВП), низкой (ЛПНП) и очень низкой (ЛПОНП). Они отличаются не только по выполняемым функциям, но и по степени опасности для здоровья человека.
Как распознать «хороший» и «плохой» липопротеид? «Хорошим» считается ЛПВП, он составляет примерно 30 % от общего количества. Комплекс состоит преимущественно из пептидной части. В то время как ЛПНП содержит лишь незначительную белковую часть. Накопление приводит к формированию бляшек в кровеносных сосудах, которые препятствуют свободному току крови, а также повышает риск развития патологий сердца (инфаркта и инсульта).
Основная часть ЛПНП поступает в организм человека вместе с жирной пищей (мясной или молочной), приводя к его повышению до критических значений.
Причины повышенного, пониженного холестерина
У женщин и мужчин после 40 лет превышение нормы холестерина в крови может быть связано с генетическими дефектами обмена липидов, но чаще причина остается неизвестна. К факторам, способствующим повышению уровня холестерина в крови относятся:
- болезни печени, желчного пузыря;
- курение;
- опухоли поджелудочной, предстательной железы;
- подагра;
- хроническая почечная недостаточность (о причнах и лечении болезни почек у женщин описано тут);
- эндокринная патология (недостаточная выработка соматотропного гормона, сахарный диабет, гипотиреоз).
У женщин причиной повышенного по сравнению с нормой холестерина крови может стать беременность. Это нужно знать тем, кто планирует забеременеть после 40 лет.
Пониженные значения липидов наблюдаются при:
- голодании, истощении;
- обширных ожогах;
- тяжелых инфекциях (лечит врач инфекционист);
- сепсисе;
- злокачественных опухолях печени (диагностирует и лечит онколог);
- некоторых видах анемий;
- хронических болезнях легких ( как лечить хрониеские бронхиты читайте в этой статье);
- ревматоидном артрите;
- гипертиреозе.
Низкий уровень липидов в крови также бывает у тех, кто увлекается вегетарианством или принимает такие лекарственные препараты, как неомицин, тироксин, кетоконазол, интерферон, эстрогены.
Группы риска повышенного холестерина
Доказано, что гиперхолестеринемия чаще появляется у людей, которые:
- употребляют в пищу большое количество животных жиров;
- мало двигаются;
- имеют избыточный вес;
- злоупотребляют спиртным;
- курят;
- длительно принимают некоторые лекарственные препараты (андрогены, диуретики, глюкокортикоиды, циклоспорин, амиодарон, леводопу).
У мужчин после 40 и женщин после 50 лет проводят скрининговое исследование на холестерин крови (норма указана в таблицах выше). Он является одним из факторов, который учитывают при расчете абсолютного сердечно-сосудистого риска.
Совет врача
Питание при сниженном холестерине. Каши можно кушать любые. При плохой переносимости молочного белка готовить их можно на воде, но лучше на молоке пополам с водой. Холестерина в молоке, особенно магазинном, мало, а белок организму нужен. В готовую кашу можно добавить 1/2 чайной ложки натурального сливочного масла без содержания растительных жиров. Так можно кушать 2-3 раза в неделю. В остальные дни кашу нужно приправлять растительным маслом. На сегодняшний день самым полезном в вопросе холестерина считается оливковое. Также можно использовать обычное подсолнечное, облепиховое, рыжиковое. Рапсовое использовать не стоит. Салаты также нужно приправлять маслом или 10% сметаной вместо майонеза.
Виктория Дружикина Невролог, Терапевт
Высокий и очень высокий абсолютный риск означает, что в ближайшие годы человек может пострадать от тяжелых и даже смертельных нарушений со стороны сердца и сосудов.
Гиперхолестеринемия особенно опасна для людей, страдающих:
- ишемической болезнью сердца (терапию проводит и консультирует кардиолог);
- атеросклерозом нижних конечностей;
- ожирением;
- людей склонных к тромбообразованию;
- хроническими болезнями почек;
- гипертонией;
- хроническими болезнями почек;
- гипертонией;
- сахарным диабетом (лечит эндокринолог);
- коллагенозами (например, ревматоидный артрит).
Эти состояния требуют частого контроля липидов и медикаментозной коррекции при их повышении.
После 40 лет
Норма общего холестерина у мужчин после 40-45 лет находится в пределах 4.2-7.2 ммоль/л. и вероятность полноценных отклонений в этом возрасте повышается.
Как правило, пациенты встречаются с тремя нарушениями:
Ишемическая болезнь сердца
Развивается на фоне закупорки коронарных артерий холестериновыми бляшками. Это крайне опасный патологический процесс. С другой стороны, развивается он постепенно, потому есть все шансы заметить неладное и обратиться к врачу.
Симптоматика расстройства довольно типичная и хорошо дифференцируется даже самим пациентом.
- Боли в грудной клетке. Интенсивные, разлитого характера. Часто локализованы в одной конкретной точке. Чуть выше надчревной области.
- Дискомфорт в районе левого плеча или руки в целом. Неприятные ощущения могут отдавать в конечности.
- Нарушения нормального дыхания.
- Также снижение работоспособности. Пациент постоянно или большую часть времени хочет спать, не может выполнять даже самую простую работу.
- Непереносимость физических нагрузок. Или же падение толерантности к механической активности. На развитых стадиях патологического процесса пациент не может встать с постели, поскольку начинаются симптомы вроде одышки.
- Нарушение нормального сердечного ритма. Развивается тахикардия. Таким способом сердце старается восполнить недостаток питательных веществ. Восстановить трофику и клеточное дыхание. Надолго этого не хватает, потому складывается обратное явление.
- Брадикардия. Снижение частоты сердечных сокращений. Развивается спонтанно, после длительного времени.
Ишемическую болезнь сердца лечит кардиолог. Назначается консервативная терапия. На ранних стадиях показаны кардиопротекторы, средства для защиты органа.
При неэффективности или в том случае, если патологический процесс запущенный, назначают операцию. Как правило, ограничиваются шунтированием. Прокладывают дополнительный путь для жидкой соединительной ткани.
Тем самым сердце получает нормальное количество крови с питательными веществами и кислородом.
Гипертоническая болезнь
Хроническое расстройство, которое характеризуется ростом артериального давления. В этом случае речь идет о полноценном заболевании, а не о простом явлении.
Состояние отличается стабильностью (в негативном смысле), высокой опасностью для пациента.
Как правило, присутствует группа симптомов:
- Головные боли. Дискомфортные ощущения в области черепа. Могут быть самыми разными: точечными, разлитыми. Зависит от индивидуальных особенностей организма пациента.
- Нарушение сердечного ритма. Из-за повышенной нагрузки на кардиальные структуры.
- Головокружение. Ощущение вращения мира перед глазами.
- Непереносимость резких звуков, запахов. Особенно на пике подъема артериального давления.
- Тошнота.
- Возможна рвота, но не всегда.
Обязательно развиваются симптомы вроде слабости, сонливости. При длительном течении патологического процесса, многие проявления пациент попросту не замечает.
Это плохой признак, поскольку организм адаптируется к высоким показателям артериального давления.
Потом, после лечения, жить с нормальным АД будет трудно. Изменится самочувствие, придется заново привыкать к состоянию.
Лечение проходит под контролем кардиолога. В некоторых случаях в дело вступает невролог, для того, чтобы достичь большего терапевтического результата.
Назначаются препараты нескольких типов. Блокаторы кальциевых каналов, средства центрального действия, сартаны, ингибиторы АПФ, мочегонные, если на то есть необходимость.
Коррекция давления — обязательная мера, поскольку без специальной помощи велика вероятность неотложных состояний: инфаркта, инсульта.
Атеросклероз
{banner_banstat9}
Классическое заболевание, ассоциированное с нарушением липидного обмена. Развивается как результат метаболического расстройства.
Жиры запасаются в избыточном количестве. Часть вещества откладывается на стенках сосудов, крупных артерий.
На ранних стадиях гиперхолестеринемии симптомов нарушения еще нет. Как только патологический процесс будет достаточно развитым, появятся и характерные признаки:
- Головные боли. Обычно сильные.
- Тошнота.
- Рвота.
- Слабость и сонливость.
- Нарушения сердечного ритма.
- Ощущение пульсации в горле или в шейных сосудах.
- Проблемы с мышлением. Памятью. Когнитивными функциями вообще.
Лечение проводится с помощью специальных препаратов. Используют статины, чтобы скорее устранить бляшки. Также фибраты при неэффективности первых средств. Обязательно применяют никотиновую кислоту.
Важно, чтобы пациент соблюдал полноценную диету с низким содержанием жиров и углеводов. Предпочтение отдают растительным продуктам.
Восстановление проходит под наблюдением эндокринолога.
Что делать, если повышен холестерин, как привести в норму
Даже у лиц молодого возраста, начиная с 18 лет, при проф. осмотрах, диспансеризации берут кровь на общий холестерин. Если он повышен, врач дает рекомендации по изменению образа жизни. Их соблюдение может отсрочить возникновение атеросклероза сосудов и связанных с ним осложнений.
Для этого, прежде всего, нужно изменить свой рацион питания. Из него следует исключить:
- жирное мясо, колбасу, копчености, сало, субпродукты;
- майонез, жирные соусы;
- жирные молочные продукты (сливки, сыры, сметана);
- кондитерские, мучные изделия;
- газированные напитки;
- консервированные продукты, полуфабрикаты;
- алкоголь;
- маргарин.
В ежедневном меню лучше отдавать предпочтение:
- овощным салатам с добавлением растительного масла;
- морской рыбе;
- постному мясу;
- свежим овощам, фруктам;
- кашам на воде;
- овощным супам или супам, приготовленным на нежирном бульоне;
- нежирным кисломолочным продуктам;
- минеральной воде, несладким ягодным морсам, свежевыжатым сокам;
- хлебу цельнозерновому, ржаному или с отрубями.
Меняем рацион питания: Ваше здоровье в Ваших руках
Низкая физическая активность негативно сказывается на уровне «плохих» липидов. Поэтому молодые люди должны заниматься спортом, пожилые и больные – ходить пешком в умеренном темпе, подниматься по лестнице на свой этаж.
У женщин после 50 лет, получающих гормонозаместительную терапию в связи с климактерическим синдромом, холестерин повышается по сравнению с нормой. До начала приема гормональных препаратов им следует посетить терапевта или кардиолога.
Люди, у которых имеются заболевания, опасные в плане абсолютного сердечно-сосудистого риска, должны постоянно принимать гиполипидемические средства. К ним относятся фибраты, статины и др. Они стабилизируют атеросклеротические бляшки, то есть не дают им разрушаться. Разрушение бляшки влечет за собой некроз сосуда или ее отрыв и поступление в сосудистое русло в виде тромба. Тромбоз и некроз сосудов сердца приводят к инфаркту миокарда, мозговых сосудов – к инсульту.
Как подготовиться к сдаче крови на холестерин?
Биоматериалом для исследования берётся специалистом лаборатории из вены на локтевом сгибе пациента. Срок выполнения не превышает 24 часов, не считая дня, когда был собран биоматериал.
Более 70 % ошибок совершаются на преаналитическом этапе, то есть на стадии подготовки обследуемого к анализу и во время процедуры взятия материала. Рекомендации по подготовке к анализу:
- биоматериал сдаётся строго натощак, минимальный временной интервал между визитом в лабораторию и приёмом пищи должен составлять 6 часов;
- за полчаса исключается табакокурение;
- за сутки вносятся коррективы в рацион питания: исключаются жирные и копчёные блюда;
- ограничивается физическое и эмоциональное активность, поскольку это влияет на состояние и функционирование тканей в организме человека;
- за 2-3 суток желательно исключить приём любых медикаментозных средств по согласованию с врачом. При невозможности отмены необходимо обязательно оповестить о них сотрудника лаборатории.
Читайте далее: Сколько держится алкоголь в крови; о нормах содержания
Препараты для снижение холестерина
На настоящий день для снижения холестерина используются следующие группы препаратов:
| Группа | Действие | Международное название | Торговое название |
| Статины | Снижают ЛПНП и триглицериды | «Симвастатин»; «Аторвастатин»; «Розувастатин»; «Флувастатин»; «Ловастатин»; «Правастатин» | «Симвастол», «Вазилип»; «Аторис», «Липримар»; «Роксера»; «Мертенил»; «Лескол»; «Мевакор»; «Липостат»; |
| Смолы, связывающие желчные кислоты | Уменьшают ЛПНП | «Холестирамин»; «Колестипол»; «Колесевелам» | «Квестран»; «Колестид»; «ВелХол» |
| Ингибиторы абсорбции холестерина | Снижают ЛПНП и триглицериды, повышают ЛПВП | «Эзетемибе» | «Зетия» |
| Фибраты | Снижают триглицериды, повышают ЛПВП | «Фенофибрат»; «Гемфиброзил» | «Лофибра»,«Трикор»; «Допид» |
| Комбинированные (статин+ ингибитор абсорбции холестерина) | Снижают ЛПНП и триглицериды, повышают ЛПВП | «Эзетемибе+«Симвастатин» | «Виторин» |
Препараты 1-й линии – статины. Самый старый представитель – «Симвастатин». Его применение оправдано, когда нужно немного понизить уровень холестерина плюс у него невысокая стоимость, он не дает создавать новые отложения холестерину, но и не уменьшает старые. Для уменьшения бляшек требуется доза, которая токсична для печени.
Наиболее эффективными и безопасными считаются «Розувастатин» и «Аторвастатин». Они проверены практикой миллионов врачей и сотнями клинических исследований, доказано уменьшают объем атеросклеротических бляшек.
Из новых препаратов можно о и «Правастатин», они тоже эффективно борются с проблемой, но не имеют большой доказательной базы и многих лет опыта использования.
Прием статинов требует обязательного контроля со стороны работы печени. Для этого ежемесячно или 1 раз в 2 месяца сдается кровь на печеночные фракции (АЛТ, АСТ). Параллельно контролируется уровень холестерина и липидный спектр.
Узнайте о норме холестерина в крови из видео:
Данная статья проверена действующим квалифицированным врачом Виктория Дружикина и может считаться достоверным источником информации для пользователей сайта.
Список литературы
1. https://scardio.ru/rekomendacii/rekomendacii_rko_close/
2. https://scardio.ru/rekomendacii/rekomendacii_esc_close
Оцените, насколько была полезна статья
4.6 Проголосовало 43 человека, средняя оценка 4.6
Понравилась статья? Сохраняй на стену, чтобы не потерять!
Лечение и профилактика
Диета, направлена в первую очередь на снижение общей массы тела человека:
- желательно исключить субпродукты, а также жирные сорта рыбы и мяса. Предпочтение отдаётся мясу курицы и индюшки, допустимы нежирные сорта говядины;
- из рациона убираются творог, йогурт, сметана, кефир с высоким процентом жирности, разрешаются обезжиренные кисломолочные продукты, но не чаще раза в сутки;
- максимально допустимый процент жирности для сыра не должен превышать 30;
- из варёных яиц извлекаются желтки, белки можно употреблять в неограниченном количестве;
- рекомендуется значительно снизить количество потребляемой соли;
- сладкое сводится к минимуму, в идеале – исключается полностью;
- к продуктам, которые строго запрещены, относятся: подсолнечное масло, майонез, а также соусы.
Предпочтительным методом приготовление является варение, тушения или же на пару, жарку придётся исключить. Питаться рекомендуется по расписанию, не чаще пяти раз в день.
Недавние исследования, проведённые учеными в США, позволили установить прямую взаимосвязь между потребляемым видом кофе и величиной рассматриваемого показателя. Так, растворимый кофе оказывает повышающее воздействие, поэтому людям с гиперхолесхолестеринемией рекомендуется употреблять исключительно натуральный кофе без сахара.