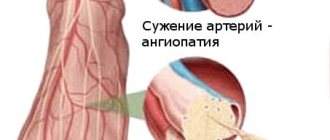
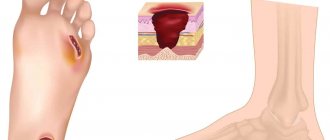
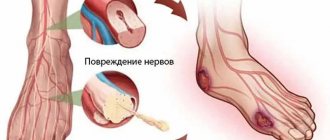
Диабетическая нефропатия — заболевание, при котором образуется уплотненная ткань в капиллярах почек и развивается почечная недостаточность. Одним из факторов, вызывающих данное заболевание, является увеличение давления в капиллярах почек.
Основной причиной возникновения заболевания (диабетическая нефропатия) является превышение глюкозы, так как она вызывает разрушение стенок сосудов и приводит к их проницаемости. Структурные изменения происходят во всех органах.
Как показывает практика, смертность с сахарным диабетом первого типа гораздо выше от почечных заболеваний, чем при втором типе диабета, при котором смерть наступает от болезней сердца и сосудов.
1.Что такое диабетическая нефропатия?
Нефропатия
– это заболевание почек.
Диабетическая нефропатия
означает, что проблемы с почками возникают из-за диабета. В тяжелых случаях диабетическая нефропатия может привести к почечной недостаточности.
В почках находится множество крошечных кровеносных сосудов, которые фильтруют кровь. Высокое содержание сахара в крови из-за диабета может разрушить эти кровеносные сосуды. Со временем почки не справляются со своей работой, а иногда и перестают работать полностью. Тогда возникает почечная недостаточность
. Стоит знать, что диабетическая нефропатия развивается далеко не у всех людей с сахарным диабетом. Почему так – точно до сих пор не известно.
Некоторые факторы увеличивают вероятность появления диабетической нефропатии.
Если у вас высокое давление, высокий уровень холестерина или вы курите, риск повышается.
Обязательно для ознакомления! Помощь в лечении и госпитализации!
Механизм развития
Диабетическая нефропатия имеет несколько теорий патогенеза, которые подразделяются на метаболическую, гемодинамическую и генетическую.
Пусковое звено данного осложнения по гемодинамической и метаболической версиях – гипергликемия, длительная недостаточная компенсация патологических процессов в углеводном обмене.
Симптомы гипергликемии
Гемодинамическая. Возникает гиперфильтрация, позже наблюдается понижение фильтрационной почечной работы и увеличение соединительной ткани.
Метаболическая. Длительная гипергликемия приводит к биохимическим нарушениям в почках.
Гипергликемию сопровождают следующие дисфункции:
- происходит гликирование белков с повышенным содержанием гликированного гемоглобина;
- активизируется сорбитоловый (полиоловый) шунт – усвоение глюкозы вне зависимости от инсулина. Происходит процесс преобразования глюкозы в сорбит, а затем окисления во фруктозу. Сорбитол накапливается в тканях и вызывает микроангиопатию и другие патологические изменения;
- нарушенный транспорт катионов.
При гипергликемии активизирует фермент протеинкиназу С, который приводит к разрастанию тканей и образованию цитокинов. Происходит нарушение синтеза сложных белков – протеогликанов и повреждение эндотелия.
При гипергликемии нарушается внутрипочечная гемодинамика, становящаяся причиной склеротических изменений в почках. Долговременная гипергликемия сопровождается внутриклубочковой гипертензией и гиперфильтрацией.
Причиной внутриклубочковой гипертензии становится ненормальное состояние артериол: расширенной приносящей и тонизированной выносящей. Изменение получает системный характер и усугубляет нарушенную почечную гемодинамику.
В результате длительного прессорного воздействия в капиллярах, нарушаются сосудистые и паренхиматозные почечные структуры. Повышается липидная и белковая проницаемость базальных мембран. Наблюдается отложение протеинов и липидов в межкапиллярном пространстве, наблюдается атрофирование почечных канальцев и склерозирование клубочков. Как следствие – моча фильтруется в недостаточной мере. Происходит смена гиперфильтрации гипофильтрацией, прогрессирование протеинурии. Конечным результатом становится нарушение выделительной системы почек и развитие азотермии.
При обнаружении гиперликемии, теория, разработанная генетиками, предполагает особое влияние генетических факторов на сосудистую систему почек.
Гломерулярная микроангиопатия также может вызываться:
- артериальной гипертензией и гипертонией;
- длительной неконтролируемой гипергликемией;
- инфицированием мочевых путей;
- ненормальным жировым балансом;
- избыточным весом;
- вредными привычками (курение, злоупотребление алкоголем);
- анемией (пониженная концентрация гемоглобина в крови);
- употреблением лекарственных препаратов, обладающих нефротоксичным эффектом.
3.Диагностика и лечение заболевания
Диабетическая нефропатия на ранней стадии
практически никак не проявляется. Поэтому людям с диабетом очень важно регулярно делать
анализ мочи,
чтобы обнаружить повреждение почек на ранней стадии. В этом случае есть шанс справиться с проблемой.
Диабетическая нефропатия диагностируется с помощью простого анализа мочи, который при наличии болезни покажет присутствие белка альбумина. Обычно моча не содержит белка. Но на ранних стадиях заболевания почек, еще до того, как появятся симптомы, белок можно обнаружить в моче, потому что почки не могут отфильтровать его должным образом. Такая ранняя диагностика и лечение могут предотвратить прогрессирование диабетической нефропатии.
Лечение диабетической нефропатии
направлено на снижение давления и предотвращение или замедление повреждения почек. Лекарства, которые назначаются в этих целях –
ингибиторы ангиозин-превращающего фермента (ингибиторы АПФ) и блокаторы рецепторов ангиотензина II
.
При прогрессировании заболевания почек повышается и артериальное давление
. Уровень холестерина и триглицеридов тоже становится слишком высоким. Возможно, для лечения этих осложнений диабетической нефропатии понадобятся специальные препараты.
Есть и другие меры, которые можно предпринять для лечения диабетической нефропатии:
- Контролируйте уровень сахара в крови. Это поможет замедлить повреждение мелких кровеносных сосудов в почках;
- Обратитесь к хорошему врачу, который поможет вам держать в норме артериальное давление. Для людей с сахарным диабетом идеальным считается давление 120/80. А показатель выше 140/80 – это уже повышенное давление.
- Следите за здоровьем сердца. Правильно питаться и заниматься спортом очень важно и полезно. Профилактика заболеваний сердца важна, потому что люди с диабетом чаще имеют проблемы с сердечно-сосудистой системой.
- Ограничьте белковую пищу в своем рационе. Его переизбыток создает повышенную нагрузку на почки. При диабетической нефропатии сокращение употребления белка поможет сохранить функцию почек.
- Не ешьте много соли. Это не даст прогрессировать артериальной гипертонии.
- Не курите.
Лучший способ предотвратить повреждение почек при начинающейся диабетической нефропатии – это контролировать уровень сахара в крови и артериальное давление. Все это достигается при регулярном здоровом питании, физических нагрузках, контроля веса и приема лекарств, если их рекомендовал врач. Помимо здорового образа жизни в лечении диабетической нефропатии используются и лекарства. Врач может выписать Вам препараты, которые понижают давление и защищают почки при первых признаках наличия белка в моче.
О нашей клинике м. Чистые пруды Страница Мединтерком!
Возможные причины появления нефропатии и диагностика
При повышении уровня глюкозы она начинает отравлять органы человека. Фильтрация в почках осуществляется хуже. Как следствие, приток крови ослабевает, в ней скапливаются ионы натрия, провоцирующие сужение сосудов, приводящее к увеличению давления и разрушению почек. Существует три теории развития болезни:
- Генетическая – наследственная предрасположенность.
- Гемодинамическая – нарушается почечное кровообращение.
- Обменная – все проблемы от повышенного уровня глюкозы, который приводит к нарушению кровотока и обменных процессов.
Обычные тесты не могут диагностировать с первой по третью стадии заболевания. Необходимо производить регулярные замеры альбумина мочи и скорости фильтрации. В четвертой и пятой стадии клиника картина меняется и в моче увеличивается белок, проявляется артериальная гипертония, происходит нарушение зрения вследствие заболеваний сосудов глаз, снижается скорость фильтрации. Диагностика проводится на основании основным показателей: тип и «возраст» диабета и лабораторные показатели исследований.
4.Что если диабетическая нефропатия прогрессирует?
По мере прогрессирования диабетической нефропатии артериальное давление обычно повышается, а значит, нужно больше лекарств, чтобы его контролировать.
Возможно, врач рекомендует вам одно из следующих лекарств или их комбинацию:
- Сочетание ангиотензин-превращающего фермента и блокаторов рецепторов ангиотензина. Сочетание этих препаратов может дать больший эффект в снижении давления, чем прием по отдельности.
- Блокаторы кальциевых каналов снижают давление и помогают крови лучше течь по сосудам.
- Мочегонные препараты помогут снизить давление путем выведения натрия и воды из организма;
- Бета-блокаторы снижают давление, замедляя сердцебиение и уменьшая количество крови, которое будет перекачиваться с каждым ударом сердца.
При диабетической нефропатии важно избегать лекарств, которые могут повредить почкам (особенно нестероидных противовоспалительных средств). И даже если вы проходите курс лечения, важно контролировать уровень сахара в крови и вести здоровый образ жизни, о правилах которого мы говорили выше.
Характеристика осложнения
При диабетической нефропатии поражению подвергаются сосуды почек, артерии, артериолы, клубочки и канальца. Патология становится причиной нарушенного углеводного и липидного баланса. Чаще всего наблюдается появление:
- Артериосклероза почечной артерии и ее ветвей.
- Артериолосклероза (патологические процессы в артериолах).
- Диабетического гломерулосклероза: узелкового – почечные клубочки заполняются округлыми или овальными образованиями полностью или частично (синдром Киммельстил-Уилсона); экссудативного – капиллярные петли на дольках клубочков покрываются округлыми образованиями, похожими на шапочки; диффузного – базальные мембраны капилляров утолщены, мезангий расширен и уплотнен, узелки не наблюдаются.
- Жировых и гликогеновых отложений в канальцах.
- Пиелонефрита.
- Некротического почечного папиллита (некроза почечных сосочков).
- Некротического нефроза (некротических изменений эпителия почечных канальцев).
Диабетическая нефропатия в истории болезни диагностируется как хроническая болезнь почек (ХБП) с уточнением стадии осложнения.
Патология при сахарном диабете имеет следующий код по МКБ-10 (Международной классификации болезней 10-го пересмотра):
- Е 10.2 – при инсулинозависимой форме заболевания, отягощенной больными почками.
- Е 11.2 – при инсулинонезависимом протекании болезни и почечной недостаточности.
- Е 12.2 – при недостаточности питания и пораженных почках.
- Е 13.2 – при уточненных формах заболевания и нездоровых почках.
- Е 14.2 – при неуточненной форме с поражением почек.
Сахарный диабет
Диабетическая нефропатия лечится при помощи медикаментов, которые снижают артериальное давление и защищают почки. Эти препараты могут дать обратный ход развитию повреждения почек и должны начинать применяться, как только в моче обнаруживается белок в любом количестве (микроальбуминурия). Использование медикаментов этой группы до появления нефропатии также может предотвратить ее развитие у людей с нормальным артериальным давлением.
Если у Вас есть высокое артериальное давление, то может понадобиться прием двух и более медикаментов для такого снижения артериального давления, которое бы не повреждало почки. Медикаменты могут добавляться со временем, при необходимости. Американская ассоциация диабета рекомендует значение целевого артериального давления на уровне ниже 130/80 миллиметров ртутного столба (мм рт.ст.). Уровень, рекомендуемый другими организациями, может варьировать. Обсудите со своим доктором Ваш целевой уровень артериального давления. Для получения более детальной информации о препаратах, снижающих артериальное давление, читайте раздел «Высокое артериальное давление» (Гипертензия).
Если вы принимаете другие медикаменты, избегайте приема тех, которые могут повреждать почки, особенно нестероидных противовоспалительных препаратов (НПВП).
Также необходимо следить за тем, чтобы Ваш уровень сахара крови находился как можно ближе к нормальному. Это предотвращает повреждение мелких кровеносных сосудов в почках.
Ограничение количества потребляемой соли может помочь предотвратить усугубление Вашего повышенного артериального давления. Вы также можете захотеть ограничить количество белков в Вашей диете. Большинство врачей рекомендует, чтобы количество белка в Вашей диете составляло не больше 10% дневного калоража. Обратитесь к диетологу, если Вы нуждаетесь в помощи в создании сбалансированной диеты для себя.
Люди с сахарным диабетом имеют в 2-4 раза большую вероятность умереть от заболеваний сердца и кровеносных сосудов. Применение низкодозового лечения аспирином и соблюдение диеты с низким содержанием жиров могут помочь предотвратить развитие сердечного приступа, инсульта и заболеваний других крупных кровеносных сосудов (макрососудистые заболевания).
Начальное лечение
Медикаменты, которые применяются для лечения диабетической нефропатии, также используются для контроля артериального давления. Если у Вас в моче присутствует небольшое количество белка, эти медикаменты могут повернуть в обратную сторону ход повреждения почек. Медикаментами, которые могут использоваться для начальной терапии диабетической нефропатии, могут быть:
- Ингибиторы ангиотензинпревращающего фермента (АПФ),
такие как каптоприл, лизиноприл, рамиприл и эналаприл. Они показали защиту почечной функции у людей с сахарным диабетом 1 типа, даже у тех, у кого нет повышенного артериального давления. Ингибиторы АПФ могут снижать потерю белка с мочой. Кроме того, они могут снизить Ваш риск развития заболеваний сердца и кровеносных сосудов (кардиоваскулярные заболевания). Одно исследование показало, что рамиприл снижает риск развития кардиоваскулярных заболеваний у людей с сахарным диабетом (и 1, и 2 типа) на 25-30%. - Блокаторы рецепторов ангиотензина ІІ (АРА)
, такие как кандесартан, ирбесаратан, лозартан и телмисартан. Вам могут назначить и ингибиторы АПФ и АРА. Комбинация этих препаратов может обеспечить большую защиту Вашим почкам, чем каждый из них в отдельности.
Если у Вас есть высокое артериальное давление, то может понадобиться прием двух и более медикаментов для такого снижения артериального давления, которое бы не повреждало почки. Медикаменты могут добавляться со временем, при необходимости. Американская ассоциация диабета рекомендует значение целевого артериального давления на уровне ниже 130/80 миллиметров ртутного столба (мм рт.ст.).
Если Вы принимаете другие медикаменты, избегайте приема тех, которые могут повреждать почки, особенно нестероидных противовоспалительных препаратов (НПВП).
Также, необходимо следить за тем, чтобы Ваш уровень сахара крови находился как можно ближе к нормальному. Это предотвращает повреждение мелких кровеносных сосудов почек. Американская ассоциация сахарного диабета рекомендует поддерживать Ваш сахар крови на уровне:
- 70-130мг/дл (3,8-7,2ммоль/л) натощак и 110-150мг/дл (6,1-8,3ммоль/л) перед сном.
- Меньше 180мг/дл (10ммоль/л) через 1-2 часа после еды.
Люди с сахарным диабетом имеют в 2-4 раза большую вероятность умереть от заболеваний сердца и кровеносных сосудов. Соблюдение диеты с низким содержанием жиров может помочь предотвратить развитие сердечного приступа, инсульта и заболеваний других крупных кровеносных сосудов (макрососудистые заболевания).
Ограничение количества потребляемой соли может помочь предотвратить усугубление Вашего повышенного артериального давления. Вы также можете захотеть ограничить количество белков в Вашей диете. Большинство врачей рекомендует, чтобы количество белка в Вашей диете составляло не больше 10% дневного калоража. Обратитесь к диетологу, если Вы нуждаетесь в помощи в создании сбалансированной диеты для себя.
Поддерживающее лечение
При прогрессировании диабетической нефропатии артериальное давление повышается, что приводит к необходимости назначения дополнительных медикаментов для его контроля. По рекомендациям Американской ассоциации сахарного диабета целевой уровень артериального давления составляет меньше, чем 130/80 мм рт.ст., поскольку такой уровень может защитить Ваши почки. Уровень, рекомендуемый другими организациями, может от него отличаться. Обсудите со своим врачом Ваш личный целевой уровень артериального давления.
Ваш доктор может порекомендовать Вам принимать следующие медикаменты для снижения артериального давления. Вам может понадобиться принимать различные комбинации этих препаратов для лучшего контроля Вашего артериального давления. Снижая своя артериальное давление, Вы можете снизить риск возникновения повреждения почек. Такими медикаментами являются:
- Комбинация ингибиторов ангиотензинпревращающего фермента (АПФ) и блокаторов рецепторов ангиотензина ІІ.
Комбинация этих препаратов может обеспечить большую защиту Вашим почкам, чем каждый из них в отдельности.
- Блокаторы кальциевых каналов
снижают артериальное давление путем облегчения движения тока крови по сосудам. Примерами таких препаратов являются дилтиазем (Диакордин), верапамил (Изоптин, Лекоптин), амлодипин (Норваск, Стамло, Амло) и нифедипин (Коринфар, Адалат).
- Диуретики.
Такие препараты, как хлорталидон, гидрохлортиазиды или спиронолактон помогают снижать артериальное давление, выводя из организма натрий и воду.
- Бета-блокаторы
снижают артериальное давление, замедляя частоту сердечных сокращений и уменьшая количество крови, выбрасываемое при каждом ударе. Представителями этой группы препаратов являются атенолол, карведилол или метопролол.
Если Вы принимаете другие медикаменты, избегайте приема тех, которые могут повреждать почки, особенно нестероидных противовоспалительных препаратов (НПВП).
Также необходимо следить за тем, чтобы Ваш уровень сахара крови находился как можно ближе к нормальному. Это предотвращает повреждение мелких кровеносных сосудов почек. Американская ассоциация сахарного диабета рекомендует поддерживать Ваш сахар крови на уровне:
- 70-130мг/дл (3,8-7,2ммоль/л) натощак и 110-150мг/дл (6,1-8,3ммоль/л) перед сном.
- Меньше 180мг/дл (10ммоль/л) через 1-2 часа после еды.
Люди с сахарным диабетом имеют в 2-4 раза большую вероятность умереть от заболеваний сердца и кровеносных сосудов. Соблюдение диеты с низким содержанием жиров может помочь предотвратить развитие сердечного приступа, инсульта и заболеваний других крупных кровеносных сосудов (макрососудистые заболевания).
Ограничение количества потребляемой соли может помочь предотвратить усугубление Вашего повышенного артериального давления. Вы также можете захотеть ограничить количество белков в Вашей диете. Большинство врачей рекомендует, чтобы количество белка в Вашей диете составляло не больше 10% дневного калоража. Обратитесь к диетологу, если Вы нуждаетесь в помощи в создании сбалансированной диеты для себя.
Люди с диабетической нефропатией также имеют повышенный риск заболеваний и смерти вследствие сердечно-сосудистых заболеваний, поэтому для снижения этого риска необходимо выполнять рекомендации своего врача. Стратегическими заданиями являются: поддержание Вашего уровня холестерина на нормальном уровне, применение низкодозового лечения аспирином, регулярные физические нагрузки и прекращение курения, если Вы курили ранее.
Лечение при ухудшении состояния
Если повреждение кровеносных сосудов почек продолжается, со временем развивается почечная недостаточность. Когда это происходит, для того чтобы Вы выжили, есть необходимость в диализном лечении (заместительная терапия почек) – искусственном методе фильтрации почек; или в трансплантации почки.
Следующая »
Генетические причины
Со стороны генетики у людей с диабетической нефропатией появляются генетически детерминированные предрасполагающие причины, которые возобновляются при обменных и гемодинамических сбоях.
Среди причин образования диабетической нефропатии можно отметить:
- артериальную гипертензию;
- длительную гипергликемию;
- инфекцию мочеполовых путей;
- ожирение;
- табакокурение;
- использование нефротоксичных лекарственных средств.
Вторая стадия
Клиническая картина диабетической нефропатии становится ярко выраженной уже через десять лет при первом типе сахарного диабета и проявляется в виде стойкой протеинурии, что говорит о необратимости поражения. Также развивается нефротический синдром- массивная протеинурия, нарушается белково-липидный обмен и появляются отеки. При нефротическом синдроме возникает гипоальбуминемия, диспротеинемия, отеки разной локализации, дистрофические изменения кожи и слизистых. Креатинин и мочевина в крови находятся на нормальном уровне или немного завышены.
Третья стадия
На терминальной стадии диабетической нефропатии снижается фильтрационная и концентрационная работа почек, это и массивная протеинурия, и увеличение креатинина, мочевины в крови. Развивается анемия и отеки. Эта стадия характеризуется незначительным уменьшением гипергликемии и глюкозурия, появлением нужды в экзогенном инсулине. Начинает прогрессировать нефротический синдром, также образуется диспепсический синдром, уремия и хроническая почечная недостаточность с признаками отравления собственными продуктами обмена.
Артериальная гипертензия
Гемодинамическая теория в развитии диабетической нефропатии определена артериальной гипертензией — вторичное гипертензивное состояние, которое развивается при патологии органов, которые регулируют артериальное давление. Характеризуется артериальная гипертензия резистентностью к гипотензивной терапии и развитием ярких изменений в органах-мишенях.
Долгая артериальная гипертензия приводит к изменениям сначала со стороны гиперфильтрации с ускоренным образованием первичной мочи и проявлением белков, далее ткани почечного клубочка замещаются соединительной тканью с полной окклюзией клубочков. Такое развитие ведет к хронической почечной недостаточности.