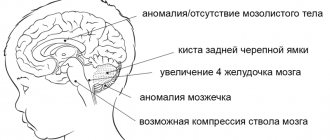
Острейший период
Типичные случаи инфаркта миокарда характеризуются чрезвычайно интенсивным болевым синдромом с локализацией болей в грудной клетке и иррадиацией в левое плечо, шею, зубы, ухо, ключицу, нижнюю челюсть, межлопаточную зону. Характер болей может быть сжимающим, распирающим, жгучим, давящим, острым («кинжальным»). Чем больше зона поражения миокарда, тем более выражена боль.
Болевой приступ протекает волнообразно (то усиливаясь, то ослабевая), продолжается от 30 минут до нескольких часов, а иногда и суток, не купируется повторным приемом нитроглицерина. Боль сопряжена с резкой слабостью, возбуждением, чувством страха, одышкой.
Что может повлиять на образование атипичных клеток:
- Канцерогены.
- Длительное воздействие ультрафиолетовых лучей.
- Слабая радиация.
- Электромагнитное излучение.
- Агрессивные химические вещества.
- Сбой в организме.
- Воспаление и инфекция
- Естественное старение.
Это некоторые факторы, которые могут привести к образованию атипичных клеток. К сожалению, точной причины их возникновения сказать никто не может. Даже какой-то незначительный сбой в организме может привести к возникновению не одной и даже не двух таких клеток, а тысяч.
Острый период
В остром периоде инфаркта миокарда болевой синдром, как правило, исчезает. Сохранение болей бывает вызвано выраженной степенью ишемии околоинфарктной зоны или присоединением перикардита.
В результате процессов некроза, миомаляции и перифокального воспаления развивается лихорадка (от 3-5 до 10 и более дней). Длительность и высота подъема температуры при лихорадке зависят от площади некроза. Артериальная гипотензия и признаки сердечной недостаточности сохраняются и нарастают.
Публикации в СМИ
Атипичная микобактериальная инфекция — комплекс гранулематозных поражений, вызываемых микобактериями, отличающимися от классических патогенов — возбудителей туберкулёза и лепры.
Этиология. Возбудители — кислотоустойчивые бактерии Mycobacterium ulcerans, M. marinum (M. balnei), M. kansasii, M. avium-intracellulare, M. xenopi, M. scrofulaceum.
Эпидемиология. Большинство возбудителей широко распространено в окружающей среде; некоторые обитают в воде и прибрежной зоне, вызывая заболевания у рыб, другие (например, Mycobacterium avium-intracellulare) — у птиц. Наиболее часто заражение происходит при вдыхании микобактерий, употреблении заражённых продуктов и проникновении возбудителя через микротравмы кожи и слизистых оболочек.
Патогенез. Проникшие микобактерии фагоцитируются макрофагами и транспортируются в регионарные лимфатические узлы; фагоцитарные реакции незавершённые, и возбудитель персистирует в цитоплазме макрофагов. Воспалительная реакция незначительная, но в месте проникновения развивается первичный аффект. В динамике по ходу регионарных лимфатических путей и узлов формируется первичный комплекс, характеризующийся развитием гранулём. Микроскопия биоптатов выявляет в последних очаги неказеозного некроза, содержащие кислотоустойчивые бактерии.
Клиническая картина
• Туберкулёзоподобные поражения. В патологический процесс вовлекаются лёгкие, почки, кожные покровы и костно-суставная система. Часто осложняют течение эмфизематозных процессов. У 40–50% больных с иммунодефицитными состояниями вызывают генерализованные поражения.
• Лимфадениты. Клинически чаще проявляются поражениями шейных лимфатических узлов (так называемые скрофулы); последние безболезненны, могут изъязвляться либо дренироваться наружу; системные проявления слабые или чаще отсутствуют.
• Кожные поражения. Типичным считают инфицирование ран конечностей, полученных при ударе о стенку бассейна или любой объект на дне и берегах водоёма. Чаще наблюдают образование изъязвляющейся гранулёмы, спонтанно ограничивающейся в течение нескольких недель, в более редких случаях формируется хроническая инфекция.
• Реже наблюдают хронические лёгочные поражения у лиц среднего возраста, зарегистрированные к настоящему времени повсеместно. Возможны бурситы локтевого сустава при повторных травмах и кожные поражения, цервикальные лимфадениты и синдром запястного канала у лиц с иммунодефицитами (наиболее часто после терапии гормональными препаратами).
Методы исследования • Выделение и идентификация возбудителя по скорости роста, образованию пигментов (на свету или в темноте) и патогенности для лабораторных животных • АТ к Mycobacterium kansasii перекрёстно реагируют с Аг Mycobacterium tuberculosis и у инфицированных лиц отмечают положительную реакцию Манту.
Дифференциальная диагностика • Лепра • Туберкулёз • Боррелиоз • Чума.
Лечение • При лёгочных поражениях •• Рекомендовано сочетание изониазида 600 мг, рифампицина 300 мг, стрептомицина 1 г и этамбутола 15–25 мг/кг 1 р/сут •• При поражении M. marinum — миноциклин по 100 мг каждые 12 ч в течение 6–8 нед •• При поражении M. kansasii и M. xenopi эффективна стандартная противотуберкулёзная терапия с обязательным назначением рифампицина •• Оперативное вмешательство рекомендовано при локализованных поражениях у пациентов молодого возраста без патологии других органов и систем • При лимфадените — у детей от 1 до 5 лет показано хирургическое лечение • При кожных поражениях, вызванных M. marinum, — тетрациклин (1–2 г/сут) и сочетание рифампицина и этамбутола в течение 3–6 мес • При инфекциях, вызванных ранами или инородными телами •• Хирургическая обработка раны и удаление инородного тела •• Лекарственная терапия: доксициклин (200–400 мг/сут), цефокситин (200 мг/кг/сут), амикацин (10–15 мг/сут) в течение 3–6 мес • При диссеминированных поражениях — сочетание противотуберкулёзных средств (как при лёгочных поражениях) лишь уменьшает бактериемию и временно ослабляет симптомы.
Течение и прогноз. Течение — прогрессирующее. Более чем у 20% пациентов отмечают рецидивы заболевания в течение 5 лет.
МКБ-10. A31 Инфекции, вызванные другими микобактериями
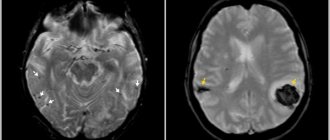
Атипичные формы инфаркта миокарда
Иногда встречается атипичное течение инфаркта миокарда с локализацией болей в нетипичных местах (в области горла, пальцах левой руки, в зоне левой лопатки или шейно-грудного отдела позвоночника, в эпигастрии, в нижней челюсти) или безболевые формы, ведущими симптомами которых могут быть кашель и тяжелое удушье, коллапс, отеки, аритмии, головокружение и помрачение сознания.
Атипичные формы инфаркта миокарда чаще встречаются у пожилых пациентов с выраженными признаками кардиосклероз, недостаточностью кровообращения, на фоне повторного инфаркта миокарда.
Однако атипично протекает обычно только острейший период, дальнейшее развитие инфаркта миокарда становится типичным.
Стертое течение инфаркта миокарда бывает безболевым и случайно обнаруживается на ЭКГ.
Антибиотики
ДЛЯ ИНФОРМАЦИИ ПАЦИЕНТАМ
Устойчивость к антибиотикам — серьезная угроза здоровью!
«Повышение лекарственной грамотности населения –
вот, что является неотъемлемой частью солидарного отношения к своему здоровью.».
Н.Назарбаев
- Зима, однако. Самое время заболеть и лечиться. И идти в аптеку. Один из самых ненавистных для фармацевтов вопросов: «Дайте, что ли, какой-нибудь антибиотик?» Но почему же «ненавистный»? Такие эмоции несложно понять: антибиотиками нельзя вылечить подавляющее большинство простудных заболеваний.
Вероятно, мало кто из нас задумывается, что человек живёт в мире бактерий. Они обитают и снаружи, и внутри нас. Антибиотики действительно наносят сильный удар по болезнетворным бактериям, но вместе с тем наносят и непоправимый вред для всего организма.
В настоящее время антибиотики, да и любые лекарственные средства находятся в свободном доступе. И именно поэтому необоснованное их применение зачастую приводит к обратным результатам.
- Почему это так актуально? Потому что в медицине есть понятие резистентность (устойчивость) – способность организма (любого живого) сопротивляться или противодействовать всем вредным для него влияниям. В последнее время во всех областях деятельности, связанной со здравоохранением, разведением животных, в пищевой промышленности и т.д. было отмечено быстро растущее сопротивление опасных микроорганизмов всем традиционным дезинфицирующим материалам, причем в такой прогрессии, что потребовало выработки радикально нового подхода к препаратам очистки и дезинфекции.
- Что это означает для человека? Вас лечат правильным антибиотиком, но вам ничего не помогает. Почему это происходит? Бактерии имеют свойство адаптации. Изменяя свои свойства, они приспосабливаются к антибиотикам и не воспринимают их.
В данное время, антибиотики используются слишком часто, как врачами, так и пациентами самостоятельно. Концепт такой – лишь бы пациент остался доволен.
- Самая важная вещь, которую нужно знать об антибиотиках,— это то, что они бессильны против вирусов, они борются только с бактериями, некоторыми видами паразитов и грибковых инфекций. Простуда, грипп, бронхит, насморк и многие другие заболевания, которые мы так любим лечить антибиотиками, чаще всего имеют вирусную природу и крайне редко — бактериальную.
- Когда применять антибиотики решает только врач!
Часто простудные заболевания (любого происхождения) длятся всего 5-7 дней и единственное, что можно сделать — это снять симптомы. Но иногда, все же, при присоединении бактериальной инфекции врач может выписать антибиотики.
Отличить вирусную инфекцию от бактериальной бывает непросто. Иногда даже требуются лабораторные исследования. Например, невозможно определить, из-за чего возникла боль в горле, просто взглянув на него. Причиной может быть и вирус, и раздражающие факторы, находящиеся в воздухе, и стрептококковая (бактериальная) инфекция. Только в последнем случае назначаются антибиотики — в том числе, чтобы предотвратить развитие осложнений (ревматизма, а с ним и порока сердца и др.).
- Вирусы и бактерии — это две большие разницы.
Антибиотики — это не что иное, как продукты жизнедеятельности микроорганизмов (чаще всего грибов) и их синтетические производные. Они либо вызывают гибель бактерий, либо препятствуют их росту и размножению.
Вирусы, которые тоже вызывают инфекции, по размеру меньше бактерий, но более совершенные микроорганизмы, действующие по усложненной схеме.
- Почему нельзя самостоятельно назначать себе антибиотики?
Все антибиотики, несмотря на различия химической структуры и механизма действия, объединяет ряд уникальных качеств.
Во-первых, уникальность антибиотиков заключается в том, что в отличие от большинства других лекарственных средств, их мишень — рецептор находится не в тканях человека, а в клетке микроорганизма.
Во-вторых, активность антибиотиков не является постоянной, а снижается со временем, что обусловлено формированием лекарственной устойчивости (резистентности). Устойчивость вырабатывается при необоснованном и частом применении антибиотиков и, если вы не проходите весь курс лечения. Антибиотикорезистентность является неизбежным биологическим явлением и предотвратить ее практически невозможно.
В-третьих, антибиотикорезистентные микроорганизмы представляют опасность не только для пациента, у которого они выделены, но и для многих других людей, даже разделенных временем и пространством. Поэтому борьба с антибиотикорезистентностью в настоящее время приобрела глобальные масштабы.
Пример: воспаление легких – лечение 10 — 14 дней, инфекция мочевыводящих путей- до 20 дней. Делается это не с целью «выкачивания» денег. Необходимо ликвидировать всех патогенных возбудителей. Если вы принимаете антибиотик 3 – 4 дня, вам становится лучше, и вы прекращаете прием, то смысла в таком лечении ноль. Все равно часть бактерий выживет и адаптируется путем мутации при размножении.
Особенно это актуально в педиатрии. Только появилось недомогание, признак ОРВИ у ребенка — сразу даем антибиотик. В дальнейшем у этих детей может появиться резистентность к антибиотикам.
Не стоит идти в аптеку и полагаться на мнение фармацевтов. Почему? Во-первых: вы не знаете, какая бактерия вызвала у вас такое недомогание. И покупка антибиотика в такой ситуации ничем не отличается от покупки вслепую (куда пальцем ткну – то и мое). При том, что антибиотик не действует на вирус!!! Во-вторых: если вы попросите совет у фармацевта, он предложит вам антибиотик самого широкого спектра действия. В-третьих: вы не выдержите весь курс лечения, т.к. не знаете его.
Если принимать антибиотики строго в соответствии с указаниями врача, то вероятность развития побочных эффектов снижается до минимума. Но все же он есть и зависит от индивидуальных особенностей организма и вида антибиотика.
- Но самое главное:чтобы избежать бактериальных инфекций и вспоминать об антибиотиках как можно реже, достаточно регулярно мыть руки с мылом (совершенно не обязательно антибактериальным), особенно после посещения туалета, перед едой, а также после контакта с сырым мясом!
- Антибиотики должен назначать только врач по определенным показаниям, потому что выбор антибиотика зависит от характера и тяжести заболевания, а также от того, какие препараты пациент получал ранее. И только доктор решает вопрос о замене антимикробного препарата.
- Чего не делают антибиотики:
- не действуют на вирусы;
- не снижают температуру тела;
не предотвращают развитие бактериальных осложнений.
- При приеме антибиотиков нужно знать:
- Как и все прочие медикаменты, антибиотики должны назначаться только врачом!
- Если вы лечитесь антибиотиками, не стоит прекращать их принимать сразу после того, как почувствуете улучшение. Только специалист должен определять время лечения.
- Не просите врача или тем более в аптеке дать вам что-нибудь посильнее. Не всегда такие лекарства приносят больше пользы.
- Родители должны знать, когда и в каких дозах ребенок принимал лекарства. Без этой информации специалист не сможет правильно назначить антибиотики. Лучше всего записывать названия лекарств, которые вы даете малышу. Кроме того, обращайте внимание на любые проявления аллергии.
- Не нужно самим корректировать дозы препарата, назначенного врачом. Антибиотики в малых количествах могут быть опасны, поскольку могут вызывать появление устойчивых бактерий.
- Строго следуйте правилам приема конкретного препарата.
- Меры для преодоления побочных эффектов также определяются врачом.
Необоснованное применение антибиотиков:
— ведет к росту резистентности микрофлоры (в последующем этот препарат уже не поможет);
— приводит к нарушению нормальной микрофлоры организма (правда не всегда, а только когда назначено неправильно);
— повышает риск развития нежелательных реакций (аллергии, нарушение ферментативной работы и проч.);
— ведет к увеличению затрат на лечение.
Таким образом, приём антибиотиков нарушает естественную микрофлору, в результате чего резко падает иммунитет. И тогда появляется лёгкая возможность для проникновения многих бактерий в организм — так человек заболевает тяжелейшими заболеваниями. Поэтому после лечения синтетическими антибиотиками организм становится практически незащищённым от различных опасных бактерий.
Помните, откуда произошло название «антибиотик» — «antibios» — против жизни!!!
Диагностика инфаркта миокарда у женщин и мужчин
Диагноз ставится на основании трех критериев: клинические проявления, результаты лабораторных исследований и показатели электрокардиограммы. При этом диагностика инфаркта миокарда у женщин имеет некоторые особенности.
Симптомы: раздирающая боль за грудиной с иррадиацией в левую часть туловища, холодный пот, нарастающая слабость, нехватка воздуха. Возможно падение давления. Боль, как правило, не снимается таблеткой нитроглицерина.
ЭКГ признаки инфаркта миокарда: наличие Q-зубцов и подъем ST-сегментов.
Лабораторные исследования: резкое увеличение в крови специфических маркеров повреждения клеток мышцы сердца.
Алгоритм оказания помощи при инфаркте миокарда (до приезда скорой помощи):
- уложить больного и приподнять изголовье;
- дать повторно нитроглицерин и таблетку аспирина;
- рекомендовано применение корвалола (валокардина), баралгина и панангина.
На нашем сайте вы найдете более подробную информацию по данному вопросу. Реабилитация после инфаркта миокарда, профилактические мероприятия, особенности проявления заболевания в пожилом возрасте – вопросы, на которые ответят наши специалисты.
Микоплазменная атипичная пневмония
Возбудителем заболевания является микоплазма. Атипичная пневмония у детей диагностируется в 21% случаев, у взрослых – в 25%. Наиболее часто болеют дети в возрасте от 3 до 14 лет. Инфекция распространяется воздушно-капельным путем.
Инкубационный период продолжается от 3 до 11 дней. Затем следует короткий продромальный период, который занимает до 1 суток. Основными симптомами микоплазменной атипичной пневмонии являются:
- умеренная головная боль;
- общее недомогание;
- сухость, боль или першение в горле;
- сухой кашель;
- субфебрильная температура.
Во время обследования врач выявляет покраснение и увеличение фолликулов на задней стенке глотки. Кашель, появляющийся вначале заболевания, постепенно нарастает. Он становится приступообразным, но в течение 2-3 недель остается малопродуктивным. При поражении легочной ткани состояние пациента ухудшается, температура тела повышается, появляется озноб и признаки интоксикации.
Особенностью микоплазменной атипичной пневмонии является несоответствие физикальных изменений рентгенологическим данным и отсутствие эффекта от лечения антибиотиками группы пенициллина или цефалоспоринами. На 3-5 сутки во время аускультации выслушивается ослабленное дыхание и незначительное количество влажных хрипов. Заподозрить микоплазменную атипичную пневмонию позволяет наличие на рентгенограммах слабоинтенсивной или среднеинтенсивной неоднородной тени инфильтрации, которая видна на фоне резко измененного легочного сосудистого рисунка.
Для диагностики микоплазменных атипичных пневмоний врачи Юсуповской больницы используют следующие методы:
- микробиологический (посев мокроты и смывов из носоглотки на специальные питательные среды);
- серодиагностику (реакцию связывания комплемента);
- выявление антигенов микоплазмы в биологических средах человека.
Экспресс-диагностику атипичной пневмонии проводят с помощью методов ДНК- и РНК-зондов.
Для лечения микоплазменной атипичной пневмонии у взрослых используют антибактериальные препараты группы макролидов, линкозамидов. Детям старше 8 лет и взрослым назначают доксициклин. При развитии бронхообструктивного синдрома показано использование бронхолитиков.
Лечение
Лечение больного с инфарктом миокарда осуществляется реаниматологом в палате интенсивной терапии или кардиологом в специализированном отделении (инфарктном). Терапия при данном заболевании преследует следующие цели:
- купировать боль;
- ограничить распространение некроза;
- восстановить коронарный кровоток;
- предупредить ранние осложнения.
Больному создается полный физический и психический покой. Постельный режим назначается на 3 суток. Болевой синдром купируют наркотическими анальгетиками (морфин, промедол). Кроме того, назначаются ингаляции кислорода, которые уменьшают кислородное голодание и ишемию.
В первые 6 часов от начала приступа проводится тромболитическая терапия (растворение тромбов). Профилактика повышенной свертываемости крови и предупреждение образования новых тромбов осуществляется антикоагулянтами (гепарин) и антиагрегантами (аспирин, дипиридамол).
Продолжается прием нитроглицерина. Уменьшение частоты сердечных сокращений осуществляют бета-адреноблокаторами (атенолол, метапролол). Для уменьшения концентрации холестерина в крови показаны статины (ловастатин, правастатин).
Лечение в стационаре в среднем длится 21-28 дней, после чего больной проходит реабилитацию амбулаторно. Пациенту, перенесшему инфаркт миокарда, рекомендуютдиетус ограничением жиров и углеводов, но обогащенную свежими овощами и фруктами, назначается прием аспирина (пожизненно) и продолжается метаболическая терапия (АТФ, кокарбоксилаза, препараты калия, рибоксин, витамин Е).
Больным с избыточным весом необходимо его сбросить. Также показаны регулярные умеренной и низкой интенсивности физические нагрузки (ходьба и лечебная физкультура).
Прогноз при инфаркте миокарда зависит от того, как быстро начато лечение, размеров некроза, локализации очага, тяжести течения заболевания.
Причины развития
Развитие воспалительного процесса в легких связано с жизнедеятельностью патогенных микроорганизмов, имеющих различные характеристики. Это обуславливает многообразие форм атипичной пневмонии. Наиболее часто выявляется атипичная пневмония у детей и молодых людей. Причинами атипичного воспаления легких являются следующие возбудители:
- коронавирус;
- микоплазма;
- хламидия;
- легионелла;
- коксиелла;
- вирусы гриппа А, В;
- респираторно-синцитиальный вирус;
- хантавирус.
На ранних сроках диагностика заболевания затруднена. Поэтому врачи-пульмонологи рекомендуют при появлении признаков воспалительного процесса в дыхательных путях обратиться в Юсуповскую больницу для прохождения обследования под руководством кандидатов и профессоров медицинских наук.
Главной сложностью при лечении атипичной пневмонии являются мутации возбудителей, в результате чего повышается их устойчивость к лекарственным средствам. При лечении пациентов Юсуповской больницы используются препараты, эффективность которых подтверждена множеством исследований. При этом пациентам назначаются только те медикаменты, которые сертифицированы в РФ.