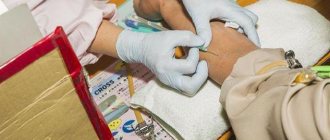
Есть определенная категория заболеваний, при которой пациент сталкивается с проблемами в приёме пищи. Это связано с нарушением функций организма. При обычном питании надо тщательно пережевывать твердую пищу, совершать глотательные движения. Но не все больные могут это делать. В таких случаях врачи прописывают зондовое питание – кормление пациента через медицинскую зондовую систему. Больной получает сбалансированную пищу, меню рассчитывается, исходя из общего состояния организма и диагноза. Принимая питание, пациент не совершает жевательных и глотательных движений. При таком кормлении пища поступает в желудочно-кишечный тракт в подходящем для переваривания состоянии.
Показания к кормлению через зонд
Кормление через зонд – способ обеспечить питание пациента с нарушением функционального состояния организма. С помощью системы пациент получает достаточное для нормальной работы других систем и органов количество пищи. При некоторых диагнозах зондовое питание для лежачих больных – единственный метод поддержания жизнедеятельности.
Показания к назначению установки зонда:
- реабилитация после инсульта. Одно из последствий инсульта – нарушение глотательной функции (частичное или полное);
- травмы головы, шеи с отеком гортани, пищевода. Обычная, даже тщательно пережеванная пища, не проходит в отекшее горло. Кормление через зонд становится единственным методом получения питательных веществ;
- нахождение в коме, без сознания. Больным в этих состояниях надо получать питание для поддержания жизнедеятельности всех систем и органов;
- расстройства психики, приводящие к отказу от пищи. Один из примеров – тяжелая форма анорексии;
- болезнь Альцгеймера, рассеянный склероз, болезнь Паркинсона. Одно из проявлений таких состояний – отказ пациентов от питания или нарушение глотательной функции;
- хирургические операции на гортани, пищеводе. В период реабилитации после таких операций питание обычным способом исключено.
В некоторых случаях зондовую систему устанавливают лежачим больным для введения им лекарственных препаратов, принимаемых перорально. К такому методу лечения врачи прибегают при диагностировании декомпрессии желудка.
Что такое зондовое питание?
Зондовое питание применяется при функционирующем желудочно-кишечном тракте, когда нарушены функции жевания и глотания, т. е. обычное питание через рот невозможно.
Через нос в желудок или кишечник вводится тоненькая полая трубочка (зонд), через которую будут доставляться питательные вещества.
Постановку зонда может осуществить только медицинский работник. Зондовое питание гарантирует безопасность: минимизирован риск подавиться при проглатывании.
Существуют различные составы смесей для лечебного питания. Благодаря вкусовым качествам они могут применяться не только как зондовое питание, их также можно употреблять как обычное питание через рот.
- Смеси типа Файбер с пищевыми волокнами — нормализуют и поддерживают естественное состояние микрофлоры кишечника.
- Смеси типа Энергия — для пациентов с высокими потребностями в белке и энергии.
- Смеси типа Энергия Файбер — для пациентов с высокими потребностями в белке и энергии, благоприятно влияют на функционирование желудочно-кишечного тракта.
- Смеси типа Диабет ликвид — специальный состав для пациентов с сахарным диабетом.
Особенности кормления через зонд
Назначение зондового питания подразумевает соблюдение некоторых правил:
- соблюдение температурного режима. Пища, вводимая через зонд, должна быть теплой (38-39 градусов). Горячие блюда могут стать причиной ожога гортани, пищевода. Холодная пища трудно переваривается, что приведет к ухудшению состояния;
- соблюдение требований к консистенции пищи. Она обязательно должна быть жидкой;
- соблюдение принципа постепенности. При назначении кормления через зонд первые приемы пищи (2-3 раза) должны по объему составлять не более 100 мг;
- если пища готовится дома, каждое блюдо надо готовить отдельно.
Меню для питания через зонд зависит от конкретного диагноза. Схему кормления и подходящие для пациента блюда назначает лечащий врач. Наиболее часто для зондового питания лежачих больных рекомендуют:
- бульоны на базе отварной рыбы, мяса, птицы;
- кефир;
- жидкую молочную кашу из манной крупы;
- протертую через мелкое сито отварную рыбу, мясо, птицу с добавлением бульона, в котором варились продукты.
Кроме обычных продуктов врач может назначить витаминные смеси и другие составы, производимые в промышленных условиях и предназначенные для кормления через зонд.
Дополнительное пероральное питание
Дополнительное пероральное питание (сипинг) применяется в качестве дополнительной поддержки организма питательными веществами и энергией. Пациент самостоятельно употребляет смесь небольшими глоточками. Такой метод повышает усвоение и улучшает переносимость лечебного питания.
Преимущества напитка для дополнительного перорального питания
Это специализированная высококалорийная, полностью сбалансированная по всем питательным веществам жидкая смесь.
- Состав оптимален по содержанию и соотношению белков, жиров и углеводов
- Содержит суточную потребность витаминов и микроэлементов
- В состав входят омега-3 жирные кислоты рыбьего жира, незаменимые жирные кислоты
- Смеси, содержащие и не содержащие пищевые волокна
- Небольшой объем — после инсульта рекомендовано питание небольшими порциями
- Стерильность — у пациентов со сниженным иммунитетом поможет предотвратить развитие связанных с питанием инфекционных осложнений
- Приятный вкус и хорошая переносимость
Как происходит кормление через зонд
Ежедневная схема зондового питания включает от 3 до 5 приемов пищи. Для каждого кормления берется стерильный шприц. Повторное использование шприца не допускается.
Кормление через зонд производят следующим образом:
- лежачего пациента приподнимают до положения полусидя;
- конец зонда с воронкой, находящийся снаружи, опускают ниже шеи, пережимают входящим в комплект зажимом;
- к воронке крепится шприц с питательной смесью. Воронка со шприцем поднимается на 50 сантиметров над уровнем желудка. Зажим снимается;
- из шприца в воронку медленно выдавливается смесь. Скорость введения пищи – не более 150 мг за 5 минут;
- после введения пищи к зонду крепится другой шприц с налитой в нем водой. Количество воды- от 30 до 50 мл. Вода промывает систему, освобождая трубку от пищевых остатков;
- на зонд крепится зажим, конец зонда опускается вниз. На него устанавливают пробку.
Одна зондовая система может использоваться до 3 недель. После этого она извлекается, врачи устанавливают новую систему.
Процедура установки
Манипуляции могут проводиться в условиях стационара или на дому, однако выполнять их должен только специалист. Желательно, чтобы больной при этом находился в сознании, иначе трубка зонда может попасть в дыхательные пути. Для предотвращения этого пациент делает глотательное движение во время прохождения. Если это невозможно, врач двумя пальцами направляет приспособление в глотке пациента.
Преимущества реабилитационного
Кормление через зонд – сложная процедура, при выполнении которой надо строго соблюдать правила, следить за стерильностью и гигиеной. Обычному человеку выполнить все правильно очень сложно. В нашем реабилитационном центре работают опытные профессионалы, хорошо знакомые с особенностями зондового питания. Медработники проследят за графиком кормления, выполнят все рекомендации врача, касающиеся меню и объема пищи.
Уход за лежачим больным – задача, с которой к нам часто обращаются родственники пациентов. Наши сотрудники обращают особое внимание на соблюдение всех врачебных рекомендаций. Кроме питания в число наших обязанностей входит:
- круглосуточный уход;
- профилактика, лечение пролежней;
- физиотерапия;
- массаж.
В центре работают свои психологи, логопеды. Эти врачи помогают пациентам любого возраста, проходящим реабилитацию.
Уход за больным после инсульта — основные моменты
Какие специалисты должны наблюдать и помогать в уходе за такими пациентами?
Невролог, специалисты по медицинской реабилитации (инструктор ЛФК, специалист по эрготерапии, массажист). В случае речевых нарушений необходима помощь логопеда. Желательно участие диетолога. Помощь психолога или психотерапевта необходима как больному, так и родственникам. Если есть сопутствующие заболевания, должны привлекаться специалисты и по этому профилю. Но самый главный специалист – человек, ухаживающий за пациентом. Если у вас есть возможность нанять такого – это прекрасно. Если вы ухаживаете самостоятельно, то необходимо пройти специальное обучение либо найти учебники по уходу. Необходимую информацию можно найти в Интернете.
Как подготовить дом или квартиру к переводу пациента?
Комнату необходимо максимально освободить от ненужной мебели, на окна повесить шторы, убедиться, что комната хорошо проветривается. Если установлен кондиционер, необходимо проследить, чтобы кровать находилась вне основного потока воздуха. У современных функциональных кроватей есть возможности регулировки и придания различных положений (в том числе для перестилания больного, придания полусидячего положения, установки столик для кормления). Электропривод и пульт дистанционного управления облегчают процедуру ухода. Валики и ограничители из специальных материалов позволяют создавать комфортные для больного положения, в которых он может находиться длительное время. Удобно, если есть специальные приспособления для присаживания и вставания (дуга со шнуром и удобной ручкой). Недалеко от кровати продумайте место для хранения предметов для ухода, белья и средств гигиены. Обязательно установите «тревожную кнопку» для вызова.
В санузле должно быть поручни для унитаза, устройство для подмывания. Раковину оборудуйте специальными поручнями, а все гигиенические принадлежности должны находиться не далее 30 см от нее.
Лучше использовать не ванну, а душевую кабину. Можно заменить ванну на специальную с «дверкой» для облегчения доступа. Или обустроить ванну поручнями, ступенями, вставными сидениями или стульчиками. В любом случае, помывка должна осуществляться только совместными усилиями.
На кухне должны быть приспособления для открывания банок, столовые приборы c большими и объемными ручками – такие легче удержать. Можно приобрести специальный набор с адаптированными рукоятками. Чашки и тарелки должны иметь устойчивые основания. Для питья можно использовать поильники с носиками либо мягкие трубочки. Кран в мойке желательно заменить на комбинированный кран-шланг. Средства для мытья должны легко открываться и закрываться.
В квартире надо избавиться от порогов, либо максимально снизить их высоту. Уберите коврики и дорожки. На скользкое покрытие наклейте специальные «противоскользящие» полоски. На стены прикрепите перила для опоры и поддержания перемещения.
Как перевозить больного из клиники домой?
Специальным транспортом с возможностью перевозки пациента в горизонтальном или полусидячем положении, используя приспособления для облегчения загрузки-выгрузки пациента на коляске или каталке. Если нет лифта, для подъема на этаж понадобится помощь нескольких человек.
Какие физиологические показатели необходимо контролировать?
Эти показатели определяет лечащий врач. Сам больной или его родственники должны измерять уровень артериального давления, подсчитывать частоту сердечных сокращений, измерять температуру, следить за состоянием кожных покровов. Если инсульт сопровождается нарушением сердечного ритма, необходимо следить за регулярностью ритма пациента. При сахарном диабете необходимо с помощью глюкометра контролировать уровень сахара. Зачастую нарушения кровообращения головного мозга сопровождаются нарушениями мочеиспускания, особенно у лежачих больных. Надо регулярно опорожнять мочевой пузырь, используя мочеприемники или специальные одноразовые катетеры.
Какие осложнения могут быть?
Развитие пролежней, застойной пневмонии, развитие контрактур (тугоподвижности в суставе вследствие обездвиживания), образование тромбов в венах нижней конечности, что чревато возникновением ТЭЛА (тромбоэмболии легочной артерии). Значительно ухудшает течение болезни депрессивное состояние. Врач скорректирует его соответствующими лекарствами.
Восстановление движимости конечностей
Вам предстоит пройти заново период становления личности больного: он будет учиться говорить, ходить и работать руками на ваших глазах.
Запаситесь терпением и не сдавайтесь: лечебная физкультура творит чудеса.
Нарушенные мышцы нужно разминать: массажем и попытками к действию. Руками можно сжимать в руках мяч, пытаться удерживать ручку или карандаш. Просите больного взять предмет из ваших рук, и однажды он сделает это.
Логопед работает с мышцами языка, проводит занятия по разминке речевого аппарата простыми движениями и упражнениями.
Что важно учесть при кормлении
Кровать с поднимающимся подголовником облегчит процесс принятия пищи и сведет к минимуму заглатывание пережеванной пищи, случайных попаданий крошек в органы дыхания. В отсутствие специального оборудования подкладывают валик из одеяла, либо плотно набитую подушку.
Составьте диету с учетом предпочтений пациента, она должна содержать оптимальное количество витаминов, минералов, белков, жиров, углеводов. Желательно подавать в теплом виде, измельченную. При зондовом питании следите за трубкой и самочувствием пациента.
Кишечник и его опорожнение требуют особого внимания:
- Мягкая пища – мягкий стул
- При запорах обращайтесь за консультацией к медикам, вам проведут клизмование
- Доступный способ – микроклизмы из аптеки: специальное вещество вводится в анальное отверстие и раздражает его стенки, за чем следует акт дефекации без промывания желудка.
Не кормите больного против его желания – кусочки пищи могут попасть в легкие и вызвать аспирационную пневмонию.
Если больной может сам орудовать столовыми приборами, облегчите ему этот процесс: купите вилки и ложки с прорезиненной ручкой.
Массаж против пролежней: как делать
Пролежни страшны своими последствиями и неприятны своим присутствием. Не хотелось бы потерять близкого из-за неправильного ухода: следуйте рекомендациям и радуйтесь положительным результатам!
- Начните с легкого поглаживания сухими ладонями по сухому телу в области спины, чтобы согреть кожу. Переходите на постукивание лопаток и области между ними для профилактики проблем с легкими.
- Переверните набок пациента и легко поглаживая спину, ребра.
- Ягодицы и ноги поглаживаем, затем легкими проминающими движениями тянем руки от ступни к крестцу по ходу тока лимфы. Так мы помогаем забитым венам осуществлять свою функцию.
- В конце массажа приступаем к проблемным местам, на кои опирается больной во время лежания: постепенно поглаживания переводим в поминание и легкое растирание. Не переусердствуйте, чтобы не повредить нежную кожу.
- Ноги можно массировать с мазями профилактическими от варикоза. Они укрепляют сосудистую стенку.
- Для профилактики тромбоза конечностей используйте компрессионные чулки и колготки, а также бинтование.
- Во время массажа отдельной зоны остальное тело следует прикрыть одеялом или простыней, чтобы человек не замерз.
- Массаж можно совмещать с зарядкой: предложите больному попытаться сжать вашу руку. Поднимайте и опускайте, сгибайте и разгибайте конечности для улучшения кровотока.
Что важно знать о восстановительной гимнастике:
- Максимально осторожно совершать каждое движение, нельзя причинять боль и дискомфорт человеку, перенесшему инсульт;
- Совмещать упражнения нужно с дыхательной гимнастикой;
- Со временем обучить пациента самостоятельному выполнению элементарных движений;
- Соблюдать последовательность всех этапов восстановления.
Тому, кто перенес удар, буквально придется учиться многим элементарным вещам заново, поэтому от его родственников потребуется много терпения и внимания.
Кормление больных, переживших инсульт
Прием пищи – довольно непростое действие для пожилого человека, пережившего инсульт. Нередко бывает, что такие простые функции организма, как слюновыделение, жевательный рефлекс, глотание, утрачиваются. После заключения доктора, можно начинать кормить родственника придется жидкой и мягкой пищей. Для удобства можно использовать блендер, с помощью которого готовые продукты будут переработаны в пюре.
При неконтролируемом выделении слюны необходимо повязать больному полотенце и обрабатывать уголки губ жирным кремом.
Подавать пищу важно со здоровой стороны рта и следить, чтобы больной пережевывал и проглотил ее. Продукты должны иметь мягкую консистенцию и оптимальную температуру (не слишком горячую, не слишком холодную). После еды пациенту не рекомендуется двигаться (садиться, выполнять гимнастику) в течение часа.
Помощь в одевании и умывании
Чтобы пожилой человек смог умыться, необходимо оказать ему помощь. Для начала важно, посадить больного в удобную для него позу. Затем нужно устранить возможные преграды, закрыть окна, чтобы не было сквозняков. Если парализованный пациент моется, сидя на стуле, нужно использовать резиновые подставки под ножки мебели, однако удобнее всего совершать водные процедуры с помощью переносного душа. После каждого приема пищи необходимо чистить зубы, для бриться использовать электробритву.
Важное правило одевания больного: сначала одежду надевают на парализованную сторону. Раздевая больного, сначала освобождают подвижная часть.
Не рекомендуется надевать вещи через голову (лучше выбрать одежду на пуговицах, молнии). Также важно максимально аккуратно и бережно затрагивать пораженные части тела.
Это нужно знать
Полезные правила:
- Следить за целостностью кожного покрова, проводить профилактику дерматитов и пролежней;
- Поддерживать в помещении оптимальный прохладный климат;
- Следить за температурой тела больного;
- Строго придерживаться рекомендаций по кормлению больного, это касается калорийности, консистенции и температуры пищи;
- Найти занятие для больного, перенесшего инсульт, не давать ему впадать в депрессию.
Когда вызывать врача:
- При резких повышениях температуры;
- При сильных болях в парализованных частях;
- При появлении пролежней, отеков;
- При ухудшении самочувствия больного.
Далеко не у всех есть возможность оборудовать дом и обеспечить соответствующие условия для реабилитации человека, перенесшего инсульт. Чтобы помочь пожилому человеку перенести состояние и как можно скорее восстановиться, вы можете обратиться в пансионаты с уходом за пожилыми после инсульта «Забота о близких». Это верное решение, которое поможет сохранить здоровье родного человека и обеспечить ему должный уход, не перестраивая собственную жизнь под нужды больного.