Заболевания печени + повышенное давление
Многие гипертоники с заболеваниями печени стараются пить как можно меньше таблеток, чтобы «пощадить больную печень». Но гипертония – заболевание не менее опасное, чем гепатит или ожирение печени.
Статья по теме Как помочь печени после отпуска? Подходящее лечение найти можно. Нужно лишь тщательно, вместе с опытным доктором выработать тактику. Сейчас есть целый ряд препаратов от гипертонии, которые практически не действуют на печень.
Гипертоники также обязательно должны курсами принимать гепатопротекторы. Этот класс лекарств защищает печень от лекарственной нагрузки.
Смотрите также: Лекарство для печени →
При этом сочетании заболеваний полезна фитотерапия. И для печени, и для нормализации артериального давления будут полезны изюм, черноплодная рябина, черешня, черная смородина, курага, арбузы. Вместо обычного чая и кофе желательно пить отвары плодов шиповника, боярышника, а также чаи из перечной мяты и листьев мелиссы.
Основные заболевания печени: патология и распространение
- Гепатит – поражение печени, появление которого спровоцировано вирусами и инфекциями. Специалисты различают несколько форм недуга:
- Гепатит А – возникает из-за неверного приготовления пищи или нахождения в антисанитарных условиях.
- Гепатит В и С – заражение происходит после контакта организма с необработанными иглами и другими медицинскими инструментами, а также во время незащищенного секса с инфицированным.
- Гепатит D – распространяется так же, как и предыдущий тип недуга.
- Гепатит Е – возникает после контакта с инфицированной пищей или жидкостью.
- Цирроз – заболевание, основной причиной которого считается алкоголизм. Из-за сильного отравления и интоксикации на печени образуются рубцы. Ткани органа начинают твердеть, замедляются основные функции. Недуг смертелен, повреждение необратимо и приводит к печеночной недостаточности.
- Жировая болезнь печени – в организме накапливается холестерин и триглицериды. Это нарушает работу органа и вызывает необратимые патологические процессы.
- Аутоиммунные болезни печени – заболевания, при которых организм самостоятельно уничтожает здоровые клетки. Иммунная система защищает наше тело от вирусов, бактерий, инфекций и других злокачественных микроорганизмов. При аутоиммунных заболеваниях организм начинает атаковать сам себя. Поражение здоровых тканей печени приводит к появлению воспаления и рубцеванию тканей.
К аутоиммунным заболеваниям органа относятся:
- Аутоиммунный гепатит
- Первичный склерозирующий холангит
- Первичный билиарный холангит
- Генетические поражения органа
У некоторых людей есть предрасположенность к появлению заболеваний печени. К таким недугам специалисты относят:
- Болезнь Вильсона – чрезмерное накопление меди в организме.
- Наследственный гемохроматоз – чрезмерное накопление железа в организме.
- Дефицит альфа-антитрипсина – недуг, при котором наш организм неспособен вырабатывать необходимые для жизни вещества в достаточном количестве.
- Инфекции, провоцирующие нарушения печени
К таким недугам относятся:
- Вирус Эпштейна-Барра
- Аденовирус
- Токсоплазмоз
- Цитомегаловирус
Заболевания печени + камни в желчном пузыре
| Важно | |
При сочетании заболеваний печени с любыми другими недугами нужно придерживаться следующих рекомендаций:
| |
Желчнокаменная болезнь – прямая угроза для здоровья печени. Ведь если маленький камешек сдвинется с места и закупорит проток, желчи будет некуда деваться. Появится желтуха, а клетки печени станут быстро разрушаться. Так что не стоит затягивать решение вопроса об операции по удалению камней.
В некоторых случаях с проблемой можно справиться и без помощи хирурга. В последние годы появились препараты с двойным действием. Они разжижают желчь, растворяя песок в желчном пузыре, и при этом защищают от повреждения печень.
Кроме того, при сочетании гепатитов с желчнокаменной болезнью желательно отказаться от сборов из лекарственных трав с желчегонным действием. Они заставляют печень работать с удвоенной силой, вырабатывая желчь. Но перегрузка клеток печени может привести к их гибели, да и вероятность попадания мелких камушков в протоки также возрастает.
Статья по теме
Алкоголь, лекарства или переедание? Что приводит к ожирению печени При таком сочетании заболеваний очень важно правильное питание. Есть нужно часто, 4–6 раз в сутки. Ужин должен быть легким – не более 20% от общего объема пищи. Все продукты лучше всего употреблять в теплом виде. Нежелательно есть жирную свинину, икру, мясо гуся и утки, яичный желток и жирные молочные продукты. И для печени, и для состава желчи полезны гречневая, овсяная и другие каши, нежирные творог и кефир.
аневризмы аорты
Аневризма представляет собой аномальное локализованное расширение артерии. В аорте различают аневризмы и диффузную эктазию, которая представляет собой генерализованное, но не менее выраженное увеличение диаметра аорты. Термин «аневризма» используется в том случае, когда диаметр участка аорты увеличен на 50% и более или если диаметр какого-то участка брюшной аорты увеличен до 3,5-4 см и более.
Истинная аневризма представляет собой расширение всех трех слоев аорты с образованием большого выпячивания сосудистой стенки. Истинная аневризма может быть либо веретенообразоной, либо мешковидной. В отличие от истинной, ложная аневризма (псевдоаневризма) имеет разрыв сосудистой стенки. Псевдоаневризма развивается в том случае, когда кровь вытекает из просвета сосуда через отверстие в слое интимы или медии и просто оказывается окруженной слоем адвентиции или периваскулярным тромбом. Псевдоаневризмы крайне нестабильны и склонны к разрыву.
Этиология истинных аневризм аорты многофакторна и варьирует в зависимости от локализации поражения. Около 90% случаев аневризмы брюшной аорты связано с атеросклерозом. Аневризмы восходящей грудной аорты обычно не связаны с атеросклерозом. Важную роль в данном случае играют, скорее, дегенеративные изменения в медии (кистозная дегенерация медии или кистозный некроз медии). Дегенарация медии может быть обусловлена заболеваниями соединительной ткани (например, синдромом Морфана, синдромом Элерса-Данлоса) или развиться в ответ на артериальную гипертензию. К более редким причинам, приводящим к формированию аневризм, относят ряд инфекционных заболеваний (сифилис, бактериальный эндокардит), системные васкулиты (аортоартериит Такаясу, гигантоклеточный артериит).
Аневризма аорты часто развивается бессимптомно, но иногда больные жалуются на пульсирующее образование, особенно если затронута брюшная аорта. Чаще же, когда появляются симптомы заболевания, они обусловлены тем, что увеличивающаяся аневризма давит на прилегающие органы (эрозия позвонков, сдавление пищевода, сдавление возвратного нерва). Аневризма восходящего отдела аорты может вызвать расширение кольца аорты и развитие аортальной недостаточности.
К методам выявления аневризм аорты относятся: рентгенография органов грудной клетки, компьютерная томография с в/в ведением контрастного вещества, МРТ или обычная артериография.
Хирургическое лечение рекомендуется в большинстве случаев аневризм брюшной аорты, диаметр которых превышает 4,5-5 см, или в тех случаях, когда скорость увеличения диаметра составляет более 1 см в год. Что касается аневризм грудного отдела, то их хирургическое протезирование рекомендуется при диаметре более 6 см или наличии симптомов сдавления соседних органов. Больным с синдромом Марфана хирургическое лечение часто рекомендуется при диаметре аневризмы грудной аорты более 5 см.
Заболевания печени + боли в спине и суставах
При обострении артроза и остеохондроза часто требуются обезболивающие таблетки из группы нестероидных противовоспалительных средств.
Но эти лекарства небезопасны для печени. Поэтому чем меньше таких обезболивающих вы примете внутрь, тем лучше.
Чтобы сократить количество обезболивающих, обратите внимание на физиотерапевтическое лечение. Правильно подобранные курсы процедур дают и обезболивающий, и противовоспалительный эффект.
Ну а в случае, когда без нестероидных противовоспалительных лекарств не обойтись, принимайте их «под прикрытием» таблеток для защиты печени – гепатопротекторов.
Инструкция для путешественников: как спасти печень в отпуске >>
Информация для пациентов по циррозу печени
М.Н. Маевская, Лапшин А.В.
Клиника пропедевтики внутренних болезней, гастроэнтерологии и гепатологии им. В.Х. Василенко ММА им. И.М. Сеченова. Директор клиники В.Т. Ивашкин.
Для чего нам нужна печень?
Печень — это самый крупный орган человеческого организма, она располагается в правом верхнем квадранте живота и прикрыта ребрами. Ее масса достигает 1500 г., что составляет приблизительно 1/50 часть массы всего тела. Анатомически в печени выделяют две доли — правую и левую. Правая доля почти в 6 раз крупнее левой.
Печень — это очень важный для жизни орган, она выполняет роль фильтра для организма человека. Обратите внимание, какое количество функций она выполняет:
- Синтез белков, факторов свертывающей системы крови, гемоглобина, компонентов иммунной системы.
- Участие в обмене жиров, углеводов, воды, витаминов.
- Участие в работе эндокринной системы (переработка гормонов).
- Выработка и выделение желчи, без которой невозможно нормальное пищеварение.
- Накопление и хранение полезных соединений: гликогена (вещество, обеспечивающее запас глюкозы в организме), жиров, микроэлементов.
- Обезвреживание различных соединений, поступающих в организм из окружающей среды (в том числе — лекарств)
Что такое цирроз печени?
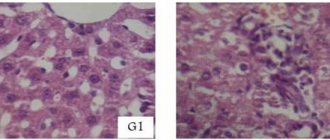
Цирроз (cirrhosis: греч. kirrhos лимонно желтый), что означает оранжевый или цвет загара. Вследствие гибели печеночных клеток под действием различных повреждающих факторов нормальная ткань печени замещается фиброзной с формированием узлов и перестройкой всей структуры печени. Нарушение структуры печени приводит к нарушению всех ее функций.
Причины цирроза печени
Чаще всего цирроз печени развивается в результате длительного течения хронического вирусного гепатита, который вызывают вирусы В и С. Второй очень важной причиной развития цирроза является злоупотребление алкоголем. К сожалению, нередко причину, вызвавшую цирроз, выявить невозможно, в таком случае его называют криптогенным (т.е. с неизвестной причиной).
Реже цирроз формируется из-за нарушения оттока желчи, нарушений метаболизма некоторых элементов (меди, железа и т.д.), в результате сердечной недостаточности, аутоиммунных расстройств (когда организм воспринимает свои собственные клетки как чужеродные).
Как проявляется цирроз печени?
Признаки цирроза не зависят от того, какая причина его вызвала, но определяются стадией заболевания.
На начальной стадии цирроза (по международной классификации это класс А) еще нет осложнений заболевания.
Именно в это время очень важно устранить причину заболевания, что позволит сохранить оставшуюся здоровую ткань печени и вести нормальный образ жизни. Дело в том, что печень обладает очень большими возможностями регенерации (восстановления), а здоровые клетки могут работать за себя и своих пострадавших товарищей.
Способность печени к восстановлению описана в древнегреческом мифе о Прометее.
Ежедневно прилетал орел и выклевывал ему печень, а к утру она вновь восстанавливалась.
Увеличение в объеме живота, появление изменений со стороны сознания и поведения, кровоточивость десен, носовые кровотечения говорят об осложнениях заболевания (по международной классификации это классы В и С).
Цирроз не всегда прогрессирует, лечение может остановить его дальнейшее развитие.
На что может жаловаться больной циррозом печени?
- Повышенная утомляемость
- Похудание
- Различные нарушения сознания и поведения (снижение концентрации внимания, сонливость днем, нарушение ночного сна и т.д.)
- Снижение аппетита и дискомфорт в животе (вздутие, ощущение быстрого насыщения во время еды)
- Желтуха (окрашивание кожи, склер в желтый цвет).
- Посветление или обесцвечивание кала, потемнение мочи
- Боли в животе
- Отечность голеней и (или) увеличение размеров живота за счет свободной жидкости в брюшной полости (асцит)
- Кровотечения: носовые, желудочно-кишечные, из десен, геморроидальные, а также подкожные кровоизлияния
- Частые бактериальные инфекции (дыхательных путей и др.)
- Снижение полового влечения
- У мужчин — нередко гинекомастия (увеличение молочных желез).
Осложнения цирроза печени
Пациент с циррозом печени и его близкие должны хорошо знать свое заболевание, его осложнения и уметь оказывать первую помощь.
Печеночная энцефалопатия
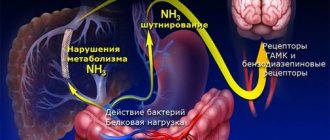
Печеночная энцефалопатия — обратимое повреждение головного мозга токсическими продуктами, которые не обезвреживаются печенью в результате ее повреждения.
Для печеночной энцефалопатии характерны различные нарушения сознания, интеллекта, поведения, нервно-мышечные расстройства.
Печеночная энцефалопатия бывает скрытой (незаметной для пациента и окружающих), и тогда ее может выявить лишь врач при проведении специальных тестов.
Крайняя степень печеночной энцефалопатии — кома (бессознательное состояние), в ее основе лежит острая или хроническая печеночная недостаточность.
Что может привести к развитию или усилению печеночной энцефалопатии?
- Бесконтрольный прием мочегонных препаратов, рвота и понос. Почему? Они сопровождаются потерей большого количества жидкости и нарушением состава электролитов крови.
- Кровотечения из варикозно расширенных вен пищевода и желудка, язв желудка и/или двенадцатиперстной кишки, разрывов слизистой оболочки желудка и пищевода при рвоте. Почему? При кровотечениях из верхних отделов желудочно- кишечного тракта кровь попадает в просвет кишки, где она перерабатывается и всасывается. Это приводит к образованию большого количества токсических веществ, в частности, аммиака. Токсические вещества не полностью обезвреживаются печенью и попадают в головной мозг. Кроме того, в таких условиях головной мозг страдает от недостатка кислорода.
- Инфекции дыхательных путей, мочевой системы и т.д.
- Запоры (усиленное всасывание токсических веществ в кишечнике).
- Богатая белками пища. Почему? Белки — основной источник образования аммиака в кишечнике. Аммиак — основной токсический продукт для головного мозга.
- Употребление алкоголя (угнетение деятельности центральной нервной системы и дополнительное повреждающее действие на печень).
- Прием препаратов, угнетающих деятельность мозга (снотворные и др.)
Кровотечение из верхних отделов желудочно-кишечного тракта
При циррозе печени нарушается нормальный кровоток по кровеносным сосудом. Это происходит из-за нарушения нормальной структуры печени и формирования узлов. Узлы сдавливают кровеносные сосуды и заставляют кровь прокладывать себе дорогу по обходным путям (анастомозам). В результате кровеносное давление повышается в тех сосудах, которые для этого не приспособлены. Например, вены вдоль пищевода и в верхней трети желудка, вены вокруг пупка и прямой кишки. Постоянное повышение давления в этих сосудах приводит к их варикозному расширению и угрозе развития кровотечения.
Что может спровоцировать желудочно-кишечное кровотечение?
Кровотечение может начаться при резком подъеме давления в брюшной полости, поэтому больным с варикозно расширенными венами пищевода и желудка не рекомендуется поднимать тяжести и делать физические упражнения на брюшном прессе. Асцит (жидкость в брюшной полости) и рвота также повышает риск развития этой формы кровотечения.
При подозрении на желудочно-кишечное кровотечение:
- Сохраняйте спокойствие
- Положите холод на живот
- Ложитесь в постель
- Вызывайте «скорую помощь»
- Попросите своих родственников известить вашего лечащего врача.
Каждый больной циррозом печени должен знать, что желудочно-кишечное кровотечение проявляется рвотой, которая выглядит как «кофейная гуща» и жидким стулом, который выглядит как «малиновое желе»; появляется или резко усиливается слабость вплоть до потери сознания.
Инфекционные осложнения цирроза печени
Больные циррозом печени более подвержены бактериальным и вирусным инфекциям, чем здоровые люди. Чаще всего у таких пациентов встречаются инфекции дыхательных путей и мочевой системы. Иногда бывает так, что температура тела может подняться без определенной причины. Это связано с повышенной всасываемостью их кишечника «вредных» (токсических) микроорганизмов. Такое состояние называется эндотоксемией.
Как себя вести в домашних условиях
Общие советы:
- Отдыхайте, как только почувствуете усталость.
- Не поднимайте тяжести. Резкий подъем давления в брюшной полости может спровоцировать желудочно-кишечное кровотечение.
- Контроль стула чрезвычайно важен у больных циррозом печени. Оптимальная частота стула — 2 раза в день.
Больным циррозом печени для нормализации работы кишечника и состава кишечной флоры в пользу «полезных» бактерий рекомендуется принимать лактулозу.
Для улучшения пищеварения больным циррозом печени назначают полиферментные препараты. В выборе оптимального препарата Вам поможет ваш лечащий врач.
При задержке жидкости в организме (отеки, асцит) необходимо ограничить прием поваренной соли до 0,5г в сутки, жидкости — до 1000 — 1500мл в сутки.
Каждое утро необходимо:
- измерять вес тела, объем живота на уровне пупка (увеличение в объеме живота и веса тела говорит о нарастающей задержке жидкости);
- считать баланс жидкости за сутки (диурез): суммировать всю принимаемую внутрь жидкость (чай, коже, вода, суп, фрукты и т.д.), суммировать всю жидкость, выделяемую при мочеиспускании. Наша общая цель — положительный диурез, т.е. больной с отеками или асцитом должен в сутки выделять приблизительно на 200 мл больше, чем принимать внутрь: количество выделенной с мочой за сутки жидкости — количество принятой внутрь за сутки жидкости = 200 — 300мл. Не забывайте, что большая потеря жидкости с мочой может провоцировать энцефалопатию.
Согласуйте дозу мочегонных препаратов с врачом. Если мочи выделяется слишком много, срочно известите своего лечащего врача.
Для контроля уровня сознания (степень энцефалопатии) мы советуем использовать простой тест с почерком. Ведите дневник, в котором каждый день записываете короткую фразу. Показывайте свой дневник родственникам. Как только меняется Ваш почерк, обращайтесь к своему лечащему врачу. Каждый день показывайте дневник своим близким!
Основные диетические рекомендации
Для большинства больных циррозом печени достаточно 80-100 г белка и 2500 ккал в сутки. Пищу следует готовить так, чтобы она возбуждала аппетит. Целесообразно исключить употребление минеральных вод, содержащих натрий.
У пациентов с хронической печеночной энцефалопатией содержание белка в пище ограничивают приблизительно до 50 г в сутки, при этом преимущество отдается растительным белкам.
Алкоголь абсолютно противопоказан больным с циррозом печени!!!
- Пищу необходимо готовить без добавления соли. Соли на столе быть не должно!
- Употребляются бессолевой хлеб, сухари, печенье и хлебцы, а также бессолевое масло.
- Такие приправы, как лимонный сок, цедра апельсина, лук, чеснок, бессолевой кетчуп и майонез, перец, горчица, шалфей, тмин, петрушка, майоран, лавровый лист, гвоздика и экстракт дрожжей (с низким содержанием соли), помогают сделать блюда более приятными на вкус.
- Исключаются любые продукты, содержащие пекарный порошок и питьевую соду (пирожные, бисквитное печенье, торты, выпечка и обычный хлеб).
- Исключаются соленья, оливки, ветчину, бекон, солонину, языки, устриц, мидии, копченую сельдь, рыбные и мясные консервы, рыбный и мясной паштет, колбасу, майонез, различные баночные соусы и все виды сыров, а также мороженое.
- Исключаются соленые консервированные продукты.
- Разрешается 100 г говядины или мяса домашней птицы, кролика или рыбы и одно яйцо в сутки. Одно яйцо может заменить 50 г мяса.
- Молоко ограничивается до 1 стакана в сутки. Можно есть нежирную сметану.
- Можно есть вареный рис (без соли).
- Разрешаются любые овощи и фрукты в свежем виде или в виде блюд, приготовленных в домашних условиях.
Примерный суточный рацион при бессолевой диете
Энергетическая ценность 2000 — 2200 ккал.
Содержание белка до 70 г.
Содержание поваренной соли 380 -450 мг в сутки
Завтрак
Манная каша со сливками и сахаром или печеными фруктами. 60 г бессолевого хлеба, или хлебцев, или бессолевых сухарей с несоленым маслом и мармеладом (желе или медом). 1 яйцо. Чай или кофе с молоком.
Обед
60 г говядины или мяса домашней птицы или 90 г белой рыбы. Картофель. Зелень или листовой салат.Фрукты (свежие или печеные).
Полдник
60 г бессолевого хлеба или хлебцев. Несоленое масло, джем или помидор. Чай или кофе с молоком.
Ужин
Суп без соли или грейпфрут. Говядина, мясо домашней птицы или рыба (как на обед). Картофель. Зелень или листовой салат. Фрукты (свежие или печеные) или желе из фруктового сока и желатина. Сметана. Чай или кофе с молоком
Заключение
Цирроз печени — не смертельное заболевание, его нужно и можно эффективно лечить.
Результаты лечения одновременно и разочаровывают, и обнадеживают. Нарушенная архитектоника печени при циррозе печени уже никогда не восстанавливается. Но клетки печени сохраняют столь значительную способность к регенерации, что даже при циррозе печени можно достигнуть компенсации ее функции.
По возможности устраняют причину заболевания, например при алкогольном циррозе печени исключают алкоголь, при вирусном циррозе назначают противовирусное лечение.
Выбор оптимальной схемы лечения для конкретного пациента может сделать только врач.
Доказано, что алкоголь способствует декомпенсации цирроза печени и его прогрессированию, поэтому употребление алкоголя в любых видах и количествах запрещается.
При неэффективности консервативного (медикаментозного) лечения больные включаются в лист ожидания для пересадки печени.
Успех в лечении больного циррозом печени может быть достигнут только в случае строгого выполнения советов врача.
Поведение больного в домашних условиях определяет течение заболевания.
Какие случаи из практики, связанные с болезнью печени, вам запомнились?
— Тяжелые поражения печени бывают при вирусном гепатите, когда человек долгое время не знал, что у него вирус, например, гепатита С. Этот гепатит долгие годы может протекать бессимптомно, в итоге приводя к циррозу печени.
То есть человек жил нормальной жизнью и вдруг у него начались проявления цирроза. При дальнейшем обследовании выяснилось, что функции печени пациента нарушены, болезнь уже на серьезной стадии, и человеку лежит дорога на операционный стол, на трансплантацию. Приходится бороться с таким циррозом, и речь уже идет о выживании, а не об излечении.
В чем заключается лечение?
— Одна из самых частых причин болезней печени — это вирусные гепатиты. В этом случае назначается противовирусная терапия.
Если это токсический, алкогольный гепатит, то нужен отказ от алкоголя, медикаментозная поддержка и диета.
При жировом гепатозе, связанном с избытком массы тела, назначаются меры, направленные на снижение избытка массы тела, диета, медикаментозное лечение, хирургическое вмешательство в случае необходимости.
В случае циррозов, то есть уже более тяжелого поражения печени, лечение проходит более трудно, но оно возможно. В первую очередь, терапия направлена на устранение причин цирроза.
Следующим этапом будет лечение различными медикаментозными средствами, которые позволяют печени более оптимально функционировать. Ну и крайним методом лечения цирроза является трансплантация (пересадка) печени.
Виды алкогольного поражения печени
Жировая дистрофия. На этой стадии процесс обратим даже без специального лечения — достаточно перестать употреблять спиртное. Стеатоз возникает под действием этанола, нарушающего функционирование и структуру гепатоцитов. Внутри них начинается накопление жира, который смещает ядро клеток. Постепенно размеры печени увеличиваются.
Стеатогепатит. Это — гепатит, обусловленный регулярным употреблением спиртного и развивающийся на фоне жировой дистрофии. При появлении воспалительного процесса гепатоциты продолжают увеличиваться в размерах, их структура меняется. Если повреждения оказываются тяжелыми, клетки гибнут, может начаться некротический процесс. Это влияет на структуру всего органа, нарушает его функции.
Цирроз. Продолжается накопление жиров, появляются фиброзные изменения ткани. Нарушается процесс регенерации — попытки самовосстановления приводят к формированию узелков ткани. Размеры органа уменьшаются. Фиброзная ткань разрастается, формирует широкие полосы, делит ткани на крупные узлы.
Заказать лечение алкоголизма
Работаем круглосуточно, опытные врачи, 100% анонимно.
Последовательное развитие трех этих состояний может приводить к летальному исходу: печень перестает выполнять свои функции, и человек погибает.
Главной причиной алкогольного поражения печени является регулярное употребление спиртного. Заболевание может появиться даже при небольшой ежедневной дозе (от 10 г чистого спирта, что соответствует 0,5 л пива или 0,2 л вина). Процесс может ускориться при приеме метаболизирующихся в печени препаратов, снижении иммунитета, поражении гепатотропными вирусами, нарушении питания, ослаблении иммунитета.