Читайте в этой статье:
- Виды неисправностей тонометров
- Механические повреждения и проблемы с отображением данных
- Нарушения заполняемости манжеты
- Обозначения ошибок на экране прибора
- Подбор манжеты
- Замена батареек и уход за тонометром
- Нарушение правил измерения давления
- Что делать, если возникли проблемы с работой тонометра
Автоматический тонометр – простой и удобный прибор для определения артериального давления. С таким аппаратом не нужно прислушиваться к чуть слышным звукам в фонендоскоп, пытаться рассмотреть числа на манометре и даже накачивать манжету. Прибор сам выполняет все эти функции и выводит результаты измерений на дисплей.
Виды неисправностей тонометров
Однако в тонометрах, как и в любой другой технике, могут возникать неисправности. Тем, кто пользуется такими приборами, стоит понимать, что означает та или иная ошибка и почему она появляется.
Все неисправности, возникающие в тонометрах автоматического типа, можно разделить на несколько групп:
- Механические неисправности;
- Проблемы с выводом показателей на экран;
- Нарушения заполняемости манжеты воздухом;
- Отображение неточных показателей артериального давления.
При возникновении поломок лучше обратиться в сервисный центр. Попытка самостоятельного ремонта может усугубить ситуацию, однако в некоторых случаях с проблемой можно справиться самостоятельно, если точно понимать ее причины.
Механические повреждения и проблемы с отображением данных
Неисправности механического характера возникают в результате повреждения прибора, например, его падения. Если поврежден любой элемент устройства, единственным решением является его замена на новый. Причиной проблем с выводом показателей на экран чаще всего является отслоение шлейфа ЖК-дисплея. В этом случае не отображаются отдельные сегменты буквенных или цифровых обозначений. С такой неисправностью придется обратиться в сервисный центр. То же касается неработающих кнопок: ремонт предусматривает отсоединение электронной платы и впаивание новой кнопки.
Нарушения заполняемости манжеты
Нарушение заполняемости манжеты воздухом может выражаться по-разному. Например, если тонометр не накачивает манжету или быстро спускает воздух, причиной может быть:
- Повреждение манжеты – внутри нее находится специальная камера, которая может изнашиваться или повреждаться. В этом случае она начинает спускать воздух;
- Загрязнение или выход из строя клапана, отвечающего за удержание воздуха в манжете;
- Поломка трубок или разъема в месте подключения манжеты.
Когда тонометр не накачивает воздух, чаще всего проблема заключается в целостности деталей. Найти конкретную причину неисправности и устранить ее самостоятельно крайне сложно, лучше доверить решение этого вопроса профессионалам.
Обратная ситуация – тонометр не спускает воздух при измерении давления. Первое, что стоит сделать в такой ситуации – проверить подключение воздушной трубки к манжете с одной стороны и к самому прибору – с другой. Чтобы избежать такой ситуации, достаточно проверять, чтоб трубка находилась на своем месте.
Но бывает и так, что трубка по каким-то причинам оказалась повреждена. Не стоит пытаться заменить ее на подобную деталь, в тонометрах устанавливаются только оригинальные компоненты, которые предназначены для конкретной модели.
Вредно ли часто делать замер АД? Есть ли риск?
Многие пациенты на приеме у доктора интересуются, вредно ли часто мерить давление электронным тонометром. А также с какой периодичностью это лучше делать. Специалисты утверждают, что частое измерение АД не несет физического вреда для человека, но может спровоцировать невроз навязчивого измерения давления. Это психическое нарушение плохо поддается излечению, поэтому без необходимости пользоваться прибором не рекомендуется.
У специалистов на вопрос о том, сколько раз мерить давление электронным тонометром, существует следующее мнение:
- при стабильно хорошем самочувствии в домашних условиях, контролировать АД надлежит не чаще двух раз в сутки;
- не следует проводить измерения, когда организм находится на пике активности.
Если на протяжении суток человек часто мерит давление электронным тонометром, вредно ли это? Вопрос риторический. Это, в первую очередь свидетельствует о наличии психологической проблемы и может сбить с толку не только больного, но и доктора.
Обозначения ошибок на экране прибора
Производители приборов предусмотрели возможность индикации ошибок электронных тонометров на экране. Это дает возможность пользователю понять, что устройство работает некорректно, а также выяснить причину и предпринять необходимые действия.
Так, во время измерения артериального давления тонометром Beurer BM 28 на экране могут появляться ошибки:
- E 1 указывает на невозможность измерения пульса;
- Е 2 свидетельствует о невозможности измерить давление;
- Е 3 появляется при неправильном прилегании манжеты – слишком слабом или наоборот, чрезмерно плотном;
- Е 4 говорит о возникновении ошибок в процессе измерения;
- Е 5 – это ошибка, которая появляется в случае давления накачивания более 300 мм рт.ст.;
- Е 6 означает системную ошибку, требующую обращения в сервисную службу.
Обозначения ошибок зависят от модели прибора. Так, на экране тонометра Beurer BM 44 появится индикация Er 1, если не удалось измерить систолическое давление, Er 1 – диастолическое. Если показатели не входят в предусмотренный диапазон измерений, появятся значки Hi или Lo. Прибор укажет на слишком длительное накачивание воздуха или его чрезмерное давление, на сбой в работе системы и неправильное положение манжеты. Обозначение ошибок для каждого устройства указано в инструкции к нему.
Суточное мониторирование артериального давления — кому и зачем назначается, расшифровка результатов
Что это такое и как проводится?
Суточное мониторирование артериального давления – инструментальное исследование, при котором осуществляется контроль данного показателя в течение суток. Проводится он так: на плечо пациента надевается манжета для измерения давления. С помощью специальной трубочки манжета присоединяется к регистратору. Этот небольшой аппарат через определенные промежутки времени нагнетает воздух в манжету, а затем стравливает его. Днем измерения проводятся обычно через 15 минут, ночью – через 30 минут. Чувствительный датчик определяет время появления и затухания пульсовых волн (как при обычном измерении давления по Короткову). Результаты записываются в память прибора. После их считывания с помощью компьютерной программы врач функциональной диагностики анализирует результаты и дает заключение.
Что покажет это исследование?
Исследование показывает ряд важных для здоровья человека значений.
- Максимальное и минимальное артериальное давление (систолическое и диастолическое) за время наблюдения в естественной для пациента среде, а не в больнице.
- Среднее артериальное давление в дневные и ночные часы, что позволит определить, есть ли у пациента гипертония. Это основной показатель, ради которого проводится исследование.
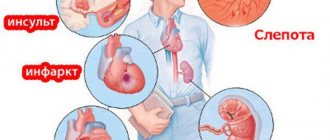
- Суточный ритм артериального давления. Отсутствие снижения давления в ночные часы сопряжено с повышенным риском инфаркта и инсульта.
Все эти данные помогут поставить диагноз гипертензии и подобрать правильное лечение, а затем оценить его эффективность.
О самостоятельном измерении артериального давления
Самостоятельное постоянное измерение артериального давления даст значительно менее ценную информацию. Его нельзя проводить в ночные часы. Если же человек специально просыпается, это приводит к неизбежному подъему давления и искажению результатов.
Нужно знать, что самые точные результаты дает измерение традиционным методом Короткова (определение тонов с помощью фонендоскопа). Лучше всего использовать полуавтоматические аппараты с автоматическим нагнетанием воздуха, так как ручное нагнетание может вызвать кратковременный подъем давления. Аппараты с измерением давления на запястье или пальце значительно менее точны. Рекомендуются аппараты, работающие от сети, а не на аккумуляторах.
Следует учитывать, что примерно у 5% больных показатели мониторирования давления существенно отличаются от данных самоконтроля. Поэтому очень важно проводить контрольные измерения в кабинете диагностики сразу после начала исследования.
Как подготовиться к исследованию?
По рекомендации лечащего врача перед мониторированием могут быть отменены некоторые препараты для лечения гипертонии. Если специальных указаний не было, необходимо принимать все лекарства, как обычно.Желательно надеть легкую футболку с рукавом до локтя, а сверху – какую-то просторную одежду, так как регистратор будет помещен в сумку и подвешен на шею, а на руке будет манжета.
В некоторых случаях рекомендуют принести с собой батарейки для прибора. Необходимы щелочные (алкалиновые) батарейки.
Перед исследованием можно есть, пить, вести обычный образ жизни.
Как вести себя во время исследования?
Подробные инструкции дает медсестра функциональной диагностики. Она должна выдать пациенту дневник, в котором он будет отмечать свои действия и ощущения во время каждого измерения давления (кроме времени сна), а также прием медикаментов и время сна.
В начале каждого измерения пациент должен остановиться и вытянуть руку вниз вдоль туловища, расслабив ее. После окончания измерения обследуемый должен внести запись в дневник и продолжать прерванное занятие. При сползании манжеты нужно аккуратно ее поправить. Нельзя допускать перегиба трубочки, через которую нагнетается воздух.
Повышение давления в манжете часто довольно сильное, что приводит к болезненности при сжатии руки. Эти ощущения нужно потерпеть.
Показания для исследования
- «Пограничные» цифры артериального давления, выявленные при повторных измерениях методом Короткова.
- Контроль подобранной антигипертензивной терапии, в том числе для исключения эпизодов выраженной гипотонии после приема препаратов.
- Подозрение на «гипертонию белого халата», когда повышенное давление регистрируется только при измерениях медперсоналом. Подозрение на «гипертонию на рабочем месте», когда повышение давления возникает на работе.
- Тяжелая гипертония, устойчивая к лечению.
Кому рекомендовано пройти исследование?
При наличии перечисленных показаний особенно ценную информацию можно получить у следующих групп пациентов:
- Беременные.
- Больные сахарным диабетом 1 типа.
- «Гипертония белого халата» и «гипертония на рабочем месте».
- Эпизоды гипотензии.
- Молодые люди с нарушениями вегетативной нервной системы.
- Пациенты старшего возраста.
- Пациенты, страдающие гипертонией без эффекта от лечения.
Противопоказания для исследования
- Обострение кожного заболевания на месте наложения манжеты.
- Нарушения в системе свертывания крови со склонностью к кровотечениям в период обострения.
- Травмы обеих верхних конечностей, исключающие возможность сдавливания манжетой.
- Нарушение проходимости плечевых артерий, подтвержденное инструментально.
- Отказ пациента.
- Исследование может быть бесполезным при значительных нарушениях сердечного ритма, а также очень высоких цифрах давления (более 200 мм рт. ст.).
Что такое Холтер?
В процессе обследования используется специальный портативный прибор – Холтер. Его электроды крепят на грудную клетку пациента, они фиксируют все изменения АД и регистрируют ЭКГ в течение суток.
Диагностический прибор назван в честь Нормана Холтера известного американского исследователя биофизика. В 1961 году он разработал методику мониторирования и впервые применил ее на практике. Благодаря методе Холтера сегодня врачи-кардиологи могут выявить нарушения в работе сердца и различные скрытые заболевания, которые на обычной электрокардиограмме не видны.
Для чего нужно суточное мониторирование ЭКГ (Холтер)?
Пройти мониторирование по Холтеру может назначить кардиолог либо же врач-терапевт, для того чтобы подтвердить диагноз, проверить эффективность лечения, отменить лекарства, уточнить детали и т. п.
Метод Холтера позволяет выявить:
- Ишемические изменения ЭКГ.
- Частоту сердечных сокращений.
- Вид ритма сердца.
- Нарушения сердечного ритма: паузы, желудочковые экстрасистолы и другие.
Обычная кардиограмма в информативности значительно уступает суточному мониторированию, поскольку она хоть и может выявить заболевание сердца, но оценить периодичность возникновения и тяжесть его протекания неспособна. Врачу легче подобрать адекватную терапию после анализа результатов ЭКГ по Холтеру.
Кому показано суточное мониторирование ЭКГ (Холтер)?
Обычно электроды прибора устанавливают пациентам на сутки, если за 24 часа не удалось ничего зафиксировать и ухудшение не произошло, тогда мониторирование продлевают (максимальный срок 7 дней).
Показания к назначению:
- Ишемическая болезнь сердца различных форм: безболевая ишемия миокарда, стенокардия Принцметала и т. п.
- Исследования нарушений сердечного ритма: синдром Паркинсона, Вольфа, Уайта, мерцательная аритмия, а также желудочковые тахикардии и синоатриальная блокада.
- Артериальная гипертония.
- Пороки сердца.
- Контроль лечения
- Плановое профилактическое обследование.
Кроме того, суточное мониторирование ЭКГ назначается, если есть жалобы пациентов на дискомфорт в левой части грудной клетки, ощущение замирания сердца, обморочные состояния, чувство нехватки воздуха. Также показана диагностика при частых головокружениях.
Противопоказаний у диагностики нет, разве что поражения кожи в области грудной клетки, они затруднят процедуру прикрепления электродов.
Как проходит обследование?
В диагностическом кабинете пациенту на грудную клетку лейкопластырем фиксируют специальные одноразовые электроды в количестве 5-7 штук (зависит от модели Холтера). С помощью провода датчики соединяются с прибором-регистратором. Прибор находится в специальном чехле, его вешают на шею или пояс больного.
Специалист проведет инструктаж о том, как пользоваться Холтером и выдаст пациенту дневник наблюдения. В нем нужно указывать все события, произошедшие с обследуемым человеком: ухудшение и улучшение состояния, прием лекарств, физическую нагрузку, ночной, а также дневной отдых. Данные должны записываться с привязкой к точному времени.
Чтобы видеть, как реагирует сердечно-сосудистая система на нагрузку, во время исследования врач может посоветовать пациенту пройтись по лестнице. Это поможет найти связь между жалобами и изменениями электрокардиограммы.
Важно! Если больной в течение 24 часов ощутил любые перебои в работе сердца, беспричинно участился ритм, появились головокружения или другие жалобы, это обязательно должно быть зафиксировано в дневнике.
Во время диагностики нельзя проходить магнитно-резонансную томографию и рентгенографию органов. Через сутки врач снимает электроды и производит расшифровку полученных данных.
Мониторинг — показания, установка, результаты, вред
Холтер-мониторинг представляет метод функциональной диагностики, позволяющий осуществить суточный контроль электрокардиограммы. Запись ЭКГ проводится непрерывно от 24 часов до трех суток. Используют с целью контроля ЭКГ холтер – небольшой переносной регистратор, который фиксирует круглосуточную работу сердца и записывает данные о его работе за сутки на компьютер. Расшифровывает эти записи впоследствии врач-кардиолог.
Холтер-мониторинг назвали в честь исследователя Норманна Дж. Холтера, который впервые применил данное устройство на практике в 1961 году.
При установке холтер-монитора электроды крепятся к грудной клетке пациента. Электроды, в свою очередь, соединены с записывающим устройством. Конечно, пациент испытывает определенные неудобства во время ношения устройства, тем не менее, само исследование является очень информативным и точным, что позволяет кардиологу определить точный диагноз.
Программа обработки данных обеспечивает анализ и определение всех видов нарушений работы сердца, в частности приступов стенокардии и аритмии, что позволяет существенно повысить эффективность лечения сердечно-сосудистых заболеваний.
Кому показан холтер-мониторинг?
При помощи холтера ЭКГ назначают преимущественно для определения нарушений сердечного ритма – эпизодов мерцательной аритмии, экстрасистол и пр., которые довольно тяжело обнаружить при проведении короткого исследования – обычной электрокардиограммы.
Случается, что некоторые нетипичные сокращения для здоровой сердечной мышцы проявляются только в период активной физической нагрузки, сильного эмоционального потрясения или в других ситуациях. В данных случаях подобные нарушения невозможно зафиксировать при помощи обычной электрокардиограммы, тогда как при холтер- мониторировании пациент может вести свой привычный образ жизни: заниматься определенным видом спорта, работать, принимать любое положение тела и т.д.
Также при помощи холтер-исследования можно определить различные нарушения кровоснабжения сердечной мышцы, в частности изменение сегмента ST при занятиях спортом или физической нагрузке.
Может ли холтер-исследование негативно сказаться на здоровье пациента?
Никакого вреда для здоровья холтер ЭКГ не представляет. Отсутствует также риск поражения электрическим током.
Во избежание порчи устройства во время его ношения не рекомендуется принимать ванну или плавать, чтобы вода не попала внутрь. Также не рекомендуется во время ношения холтера переходить через металлоискатель.
Как устанавливается холтер-монитор?
Прежде чем устройство прикрепят на тело пациента, ему рекомендуют принять душ, так как в последующие сутки или даже больше ему нельзя будет принимать ванну и снимать монитор.
На груди пациента врач закрепляет электроды и регулирует их положение. Впоследствии электроды доктор соединяет с проводками записывающего устройства, которое крепится на теле пациента при помощи специальных ремней.
Врач проводит инструктаж больного, учит его вести дневник. Это необходимо для корректной расшифровки данных, полученных с устройства. Пациент записывает периоды сна, бодрствования, физической активности, покоя и все симптомы (боль в грудине, тахикардия, аритмия и др.) с точным указанием времени.
После установки устройства и получения списка инструкций больной может возвращаться к привычному для него ритму жизни и повседневным заботам.
Холтер-мониторинг – процедура абсолютно безболезненная. Небольшое неудобство пациент испытывает только во время ношения прибора, когда провода и коробочка устройства скрываются под одеждой. Во время сна не рекомендуется пациенту переворачиваться на живот, так как электроды при этом могут сместиться, что нарушит запись данных.
Результаты холтер-исследования
Снимает холтер непосредственно врач-кардиолог либо медсестра. Пациент предоставляет врачу дневник активности и симптомов, который врач исследует вместе с данными устройства.
В зависимости от ситуации, врач ставит окончательный диагноз либо отправляет пациента на дополнительное обследование. Если за сутки результаты холтер-исследования не позволили составить врачу определенную картину, он может назначить пациенту временное ношение записывающего сердечный ритм устройства, которое пациент будет сам активировать во время наступления тревожных симптомов.
Почему нужно проводить СМАД?
Артериальное давление — показатель крайне нестабильный. Оно может меняться в течение суток, зависеть от эмоционального состояния, различаться во время сна и бодрствования.
Следует упомянуть о термине «ЭБХ», эффекте белого халата, суть которого заключается в том, что некоторые пациенты испытывают неоправданную тревожность просто потому, что находятся в кабинете врача.
Давление у них повышается, что не соответствует истинному уровню АД. На отклонение измерений может повлиять масса негативных факторов: холодный стетоскоп, скрещенные ноги, волнение. Для назначения «правильных» доз противогипертензивных препаратов крайне важно знать точные нормативы АД, полученные в привычной для пациента обстановке вне врачебного кабинета.
Объективную картину дает суточное мониторирование давления (СМАД) с использованием полностью автоматизированного аппарата, укрепленного на руке пациента. Прибор фиксирует значения АД в течение 1-2 суток в обыденных для человека условиях.
Анализируя полученные данные, врач подтверждает или опровергает наличие гипертонии. У СМАД есть ряд преимуществ перед традиционными исследованиями.
Исключаются следующие недостатки, присущие клиническим измерениям:
- влияние тревожной реакции, что влечет за собой гипердиагностику АД и некорректную медицинскую терапию пациентам с ЭБХ;
- округление результата измерения, обычно до десятков;
- субъективная оценка, когда исследователь (врач) заранее настроен на определенный результат, который, как он считает, «должен быть» у пациента;
- невозможность учитывать колебания АД в течение 24 часов.
Суточное мониторирование полезно и для пациентов с уже диагностированной артериальной гипертонией, когда исследование сочетается с приемом лекарственных препаратов
Показания к проведению
Методика СМАД показана при:
- неэффективности антигипертензивного лечения;
- высоких числах АД у пациентов без признаков поражения органов-мишеней (почки, миокард, глазное дно, головной мозг) и без выявленных факторов риска артериальной гипертензии (АГ);
- нормальном АД у пациентов, с установленными факторами риска АГ или имеющимися поражениями органов-мишеней;
- высокой изменчивости АД при самостоятельном измерении или во время повторных посещений врача;
- частых эпизодах гипотензии (факт пониженного давления) у возрастных пациентов с сахарным диабетом 1 типа;
- подозрении на преэклампсию.
СМАД к клинической практике применяется не только у пациентов с АГ, но и у больных с нарушением сердечного ритма.
Подготовительные мероприятия
Первый шаг — запись к кардиологу. В ЛДЦ «Семейный доктор» СМАД можно пройти обследование и без врачебного назначения, но направлением лучше запастись, поскольку оценивать результаты исследования должен специалист.
Для СМАД нужен свободный аппарат, поэтому производится предварительная запись.
В нашем центре вы принимаетесь без очереди и по записи, но в государственных медучреждениях придется подождать несколько недель. Специальной подготовки не нужно. Аппарат установит врач. Он же подберет «правильную» манжету в зависимости от окружности плеча обследуемого.
Слишком короткая или, наоборот, длинная манжета исказит показания. Сумку с монитором (считывающим механизмом) крепят на пояс пациента. Манжету накладывают на нерабочую руку: для правшей – на левую, для левшей – на правую.
Врач проверит устройство на точность, поочередно измеряя АД на одной руке монитором, а на другой обычным тонометром. Если числа совпадут, пациента отпускают домой.
С этого момента прибор будет периодически измерять ваше давление и «запоминать» данные. СМАД позволяет получить достаточно точную суточную динамику АД при условии, что пациент придерживается рекомендаций врача.
Результат исказится, если больной не сообщит доктору о принимаемых в данный момент лекарственных препаратах.
Кому противопоказан суточный мониторинг АД
СМАД – неинвазивная методика, не требующая серьезного вмешательства в организм. Однако ряд противопоказаний существует и для нее.
Диагностика невозможна при:
- травме верхних конечностей;
- кожных заболеваниях, локализованных в области рук и плеч;
- ригидности сосудистой системы, поскольку точность проверки нарушается;
- беременности;
- болезнях сердца и других серьезные патологиях, мешающих проведению диагностики;
- высоких показателях АД;
- нарушениях свертываемости крови.
В этих случаях от диагностики СМАД придется отказаться, обратившись к традиционному измерению АД.
Как проходит?
Диагностика ведется день или два. Первые 2 часа не учитываются, поскольку это время адаптации. Врач попросит вас вести дневник, где следует записывать часы физической нагрузки и эпизоды покоя, время сна и пробуждения, прием лекарств, боли в сердце и другие симптомы дискомфорта, если они появятся.
Регистрация АД происходит раз в полчаса в дневные часы и каждый час ночью, не реже. В назначенное время пациент приходит в клинику, с него снимают аппарат. Врач обрабатывает показания прибора. Полученный результат трактует кардиолог, сверяя их с записями в дневнике.
Во время обследования больной должен придерживаться несложных рекомендаций:
- следить за положением манжеты. Если она сползла, поправить ее;
- в момент старта прибор издает звуковой сигнал и начинает нагнетать воздух в манжету. Постарайтесь в это время расслабить руку. По возможности не двигайтесь, так показания будут точнее. В конце измерения раздастся повторный звуковой сигнал;
- не пережимайте трубки, соединяющие монитор с манжетой;
- держитесь вдали от электромагнитных приборов;
- избегайте стрессовых ситуаций. Тревожные реакции сильно искажают показания прибора;
- временно воздержитесь о купания;
- не пейте алкоголь;
- берегите прибор от влаги. Если есть острая необходимость снять манжету, аккуратно отсоедините трубки от монитора. В противном случае при нагнетении воздуха они могут лопнуть;
- если вы заметили, что прибор перестал работать, сообщите об этом врачу;
- откажитесь от приема противогипертонических лекарств (с согласия врача);
- не забывайте вести дневник.
Методика СМАД не мешает обследуемому жить привычной жизнью, хотя и привносит незначительный дискомфорт.
Точность показаний во многом зависит от поведения пациента во время диагностики. Внимательно слушайте инструктаж врача перед проведением исследования и старайтесь выполнять все рекомендации.
Расшифровка результатов
За время исследования удается получить 14 достоверных измерений в течение дневных часов и не менее 7 за ночь. На их основании врач вычисляет средние величины АД и частоту пульса.
Поскольку интерпретация средних значений сегодня не представляет проблемы и ведется на основании общепринятых нормативов, наиболее важными являются «дополнительные» показания СМАД:
- суточный ритм (СР). СМАД – единственное неинвазивное исследование, дающее полное представление об этой характеристике. Главный показатель СР — снижение АД ночью в процентах. Нарушение этого значения сигнализирует о дисфункции сердечно-сосудистой системы (ССС) и поражении органов-мишеней АГ. Практической проблемой использования показателя является его низкая воспроизводимость, поэтому для подтверждения достоверности выявленных сбоев СР требуется проведение повторного мониторинга, что для обследуемого не всегда удобно. Тем не менее, эта характеристика должна обязательно учитываться в заключении по результатам СМАД, особенно если процедура проводится в диагностических целях;
- амбулаторное пульсовое АД. Этот показатель напрямую связан с проблемами миокарда и сосудов. СМАД оценивает данную характеристику точнее, чем клинические исследования. «Критическое» значение амбулаторного пульсового давления – 53 мм.рт.ст. Более высокие значения свидетельствуют о риске осложнений ССС;
- вариабельность АД. Повышенные значения этого показателя могут указывать на некорректную антигипертензивную терапию и необходимость смены схемы лечения;
- утренняя динамика АД. Известно, что в это время случается наибольшее количество инфарктов, злокачественных аритмий и инсультов, которые могут стать причиной внезапной смерти пациента. Утреннее повышение АД у гипертоников по сравнению со здоровыми людьми стабильно завышено, что чревато осложнениями ССС;
- оценка эпизодов гипотензии в суточном профиле АД. Для объективной количественной оценки достаточно учитывать только минимальные значения АД;
- индекс сглаживания (ИС). Поскольку СМАД дает большой объем информации, есть возможность использовать ее для более точной оценки результативности антигипертензивных препаратов. Расчет показателя ведется на основании почасовых эффектов лекарства: отношение усредненного эффекта к отклонению от него. Оптимальным считается ИС не менее 1,2-1,5.
Перечисленные дополнительные показатели СМАД очень важны. Однако их практическое использование пока ограничено. Ситуация должна измениться при внедрении в клиническую практику препаратов от гипертонии нового поколения и широкого применения методов хронотерапии.
Подбор манжеты
Точность измерений артериального давления зависит от правильного положения манжеты и соответствия ее размера руке. Прежде чем выбирать аппарат, необходимо выяснить, как определить размер манжеты тонометра. Для этого необходимо измерить окружность руки посередине между локтем и плечом. Если цифра меньше 22 см, нужна манжета небольшого размера, а если больше 32 см – большого.
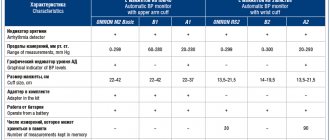
Тонометры Beurer комплектуются тремя видами манжет:
- Маленькими – для охвата плеча 22-30 см;
- Средними или универсальными – 22-42 см;
- Большими – 30-42см.
Приобрести прибор с универсальной манжетой стоит для измерения давления нескольким членам семьи с разным охватом плеча. Если размер манжеты не подходит под габариты руки либо приспособление вышло из строя, можно купить новую манжету для определенной модели тонометра.
Интервал между процедурами
Вопрос о том, как часто можно мерить давление электронным тонометром, очень актуален. Медицинские работники единогласно считают, что частота мониторинга зависит от определенных факторов. В отличной форме люди могут осуществлять измерения время от времени, а вот те, кто страдает кардиологическими заболеваниями, должны подходить к процедуре ответственно и чаще контролировать АД. В пожилом возрасте частые замеры противопоказаны. Это связано с чрезвычайной хрупкостью сосудов. Чтобы определиться с тем, как часто можно мерить давление электронным тонометром, требуется оценить следующие факторы:
- общее самочувствие человека;
- возраст;
- наличие сопутствующих заболеваний;
- особенности ранее перенесенных заболеваний;
- разновидность тонометра.
Контролировать показатели АД должны все люди без исключения, только периодичность измерений в каждом случае может существенно отличаться. Например, здоровому человеку предостаточно осуществлять измерения один раз в несколько месяцев. А тем, кто страдает кардиологическими недугами, давление следует замерять ежедневно.
Замена батареек и уход за тонометром
Нередко проблемы с измерением давления возникают из-за разряженных батареек. Перед использованием устройства стоит проверить элементы питания и при необходимости заменить их . Многие тонометры показывают на экране, что батареи разряжены, с помощью специального значка. То же касается и моделей с аккумулятором, который необходимо своевременно подзаряжать.
Если индикатор указывает на разряженные батареи, необходимо сбросить результат, отключить прибор и заменить элементы питания. Только после этого следует повторить измерения.
Другая причина неисправностей – неправильный уход за прибором и нарушение правил его хранения. Тонометр нужно время от времени очищать, используя для этого слегка увлажненную салфетку. Обрабатывать аппарат чистящими средствами или растворителями нельзя.
Ни прибор, ни манжету не следует опускать в воду, поскольку это приведет к выходу из строя. На них нельзя также ставить тяжелые предметы, недопустимы сильные перегибы шлангов. Перед длительным хранением следует извлечь батарейки. Нельзя хранить аппарат вблизи источника тепла, например, возле батареи.
Как правильно проводить измерения?
Чтобы обеспечить правильные замеры АД, необходимо не нарушать следующие рекомендации:
- Перед исследованием по возможности нужно отдохнуть и посидеть невозмутимо в течение пяти минут. Если требуется неотложная помощь, то этим пунктом можно пренебречь.
- Показатели могут быть завышены, если человек до исследования в течение последних двух часов пил кофе или курил. Следует отказаться на короткое время от вредных привычек, так как показания могут быть некорректными.
- Для измерения давления человека требуется посадить на стул со спинкой. Спина должна быть расслаблена, ноги опущены, не перекрещены и не напряжены. Любое нарушение может привести к серьезным погрешностям, особенно в случае с электронным тонометром.
- Плечо нужно освободить от одежды. Необходимо, чтобы она его не сдавливала.
- Руку требуется уложить на стол или подставку таким образом, чтобы она была сомкнута в локте и при этом была полностью расслабленной.
- На электронном тонометре нужно проверить, чтобы не было повреждений, перегибов или заломов шланга.
- Манжету следует расстегнуть и надеть на плечо на 2 сантиметра выше локтевого изгиба.
- Нужно с помощью кнопки включить аппарат и дождаться автоматического нагнетания и откачивания воздуха. В это время ничего нельзя делать.
- Дождаться, пока на табло появятся цифры, и оценить результаты, а затем выключить аппарат и снять манжету.
Нарушение правил измерения давления
Ошибочные результаты при измерении давления могут быть связаны не с поломкой прибора, а с нарушением правил проведения процедуры. Такое случается, если:
- Проводить измерения несколько раз подряд без перерыва (необходимо подождать 7-10 минут, и только после этого снова измерять давление);
- Проводить измерения сразу после еды или физической нагрузки, после чашки кофе или в состоянии сильного волнения;
- Разговаривать и двигаться, сидеть ногу на ногу, напрягать руку, на которой проводится измерение;
- Надевать манжету поверх одежды;
- Неправильно располагать трубку (она должна проходить через середину руки);
- Занять неправильное положение, например, без опоры для спины, с рукой выше или ниже уровня сердца, стоя;
- Использовать манжету неподходящего размера.
На результат могут повлиять лекарственные препараты, энергетические и алкогольные напитки и даже полный мочевой пузырь.
Сколько раз подряд можно выполнять замеры? Советы врачей
О том, сколько раз подряд мерить давление электронным тонометром, у докторов есть определенное мнение. Специалисты рекомендуют измерять давление три раза подряд в сидящем или стоящем положении с интервалом в несколько минут. Перед повторным замером нужно обязательно провести сгибание и разгибание конечностей, чтобы восстановить кровоток.
В большинстве случаев, первое измерение характеризуется завышенными параметрами. Это совершается в результате того, что при сдавливании сосудов манжетой на рефлекторном уровне происходит увеличение тонуса кровяной жидкости. Самыми оптимальными и правильными считаются средние показатели.